3 基本信息
ICS 13.100
C 56
中华人民共和国国家标准GB/T 26343—2010《学生健康检查技术规范》(Technical standard for physical examination for students)由中华人民共和国卫生部、中国国家标准化管理委员会于2011年01月14日发布,自2011年05月01日起实施
4 前言
本标准的附录A、附录B、附录C为规范性附录。
本标准由中华人民共和国卫生部提出并归口。
本标准由中华人民共和国卫生部负责解释。
本标准起草单位:湖南省疾病预防控制中心、上海市疾病预防控制中心、安徽医科大学公共卫生学院、湖南省人民医院、深圳市疾病预防控制中心。
本标准主要起草人:李光春、彭宁宁、陶芳标、刘慧琳、刘思清、陈雪初、王翠兰。
5 标准正文
学生健康检查技术规范
5.1 1 范围
本标准规定了学生形态、生理功能、五官科、外科、内科与实验室检查指标的技术要求。
本标准适用于普通中小学校、职业高中与技校学生健康检查,普通高等学校学生健康检查亦可参照执行。
5.2 2 规范性引用文件
下列文件中的条款通过本标准的引用而成为本标准的条款。凡是注日期的引用文件,其随后所有的修改单(不包括勘误的内容)或修订版均不适用于本标准,然而,鼓励根据本标准达成协议的各方研究是否可使用这些文件的最新版本。凡是不注日期的引用文件,其最新版本适用于本标准。
GB 11533 标准对数视力表
WS 288 肺结核诊断标准
5.3 3 形态指标测量
5.3.1 3.1 身高
5.3.1.1 3.1.1 器材
人体测高计。
使用前应校对零点,并用标准钢卷尺校正人体测高计刻度尺,每米误差不得大于0.1cm。同时,应检查立柱与底板、立柱与滑测板是否垂直,连接处是否紧密,零件有无松动等情况,应及时加以校正。
5.3.1.2 3.1.2 方法
选择平坦靠墙的地面水平放置人体测高计,立柱的刻度尺面向光源。被检者赤足,立正姿势站立在人体测高计的底板上,两上肢自然下垂,足跟并拢,足尖分开成60°,挺胸收腹,头部正直,两眼平视前方,眼眶下缘与耳屏上缘呈水平位,足跟、骶骨部及两肩胛间区三点与立柱相接触。检测人员站立于被检者的右侧,将滑测板轻轻沿立柱下滑,直到与颅顶点接触。检测人员双眼应与滑测板等高时读数。测量误差不应超过±0.5 cm。
5.3.1.3 3.1.3 结果记录
以厘米为单位记录,读数至小数点后一位。
5.3.1.4 3.1.4 注意事项
a) 滑测板与颅顶点相接触,松紧适度。头顶的发辫、发结应解开,饰物应取下。
b) 完成测量后,应立即将滑测板推到最高处,避免其他被检者发生意外创伤。
5.3.2 3.2 体重
5.3.2.1 3.2.1 器材
使用前应检验其准确度和灵敏度,用50 kg及0.1 kg标准砝码进行校正,准确度要求误差不超过0.1%,灵敏度应能测出0.1 kg,达不到要求应及时更换。
5.3.2.2 3.2.2 方法
将体重秤放置在平坦的硬地面上。男学生穿短裤,女学生穿短裤、背心,站立秤台面中央。使用杠杆秤时,检测人员应站立于秤台正前方,先调整零点至刻度尺呈水平位,测量时,添加砝码,移动游码至刻度尺平衡,双眼正视刻度尺读数。测量误差不应超过±0.1 kg。
5.3.2.3 3.2.3 结果记录
以千克为单位记录,读数至小数点后一位。
5.3.2.4 3.2.4 超重、肥胖的判断
5.3.2.5 3.2.5 注意事项
a) 被检者上、下秤台动作要轻。
b) 每天使用体重秤前均需校正。
5.3.3 3.3 腰围
5.3.3.1 3.3.1 器材
长度为1.5 m,宽度为1 cm,最小刻度为0.1 cm尼龙带尺。
5.3.3.2 3.3.2 方法
被检者自然站立,双臂适当张开下垂,两足分开30 cm~40 cm,露出腹部。测量时平缓呼吸,带尺下缘距肚脐上缘1cm处、并经两侧十二肋骨下缘与髂嵴上缘之间的中点,水平环绕一周测量。测量误差不应超过±1.0 cm。
5.3.3.3 3.3.3 结果记录
以厘米为单位记录,读数至小数点后一位。
5.3.3.4 3.3.4 注意事项
a) 尼龙带尺在使用前用钢卷尺校正,每米误差不超过±0.2 cm。
5.3.4 3.4 臀围
5.3.4.1 3.4.1 器材
与3.3.1相同。
5.3.4.2 3.4.2 方法
被检者穿单裤,测量前取出裤袋内物品,自然站立,目视前方,双臂适当张开下垂,两足并拢。尼龙带尺水平环绕臀部一周,测定臀部向外最突出部位间的横向水平距离(此处读数值最大)。带尺上下移动,比较不同部位读数大小。测量误差不应超过±1.0 cm。
5.3.4.3 3.4.3 结果记录
取最大值记录,以厘米为单位,读数至小数点后一位。
5.4 4 生理功能指标测量
5.4.1 4.1 血压
5.4.1.1 4.1.1 器材
使用汞柱式血压计。根据不同年龄儿童上臂的长度,分别选用6 cm、8 cm、10 cm、12 cm宽的袖带或成人血压测量的袖带,袖带宽度以覆盖被检者上臂长的1/2~2/3为宜。
5.4.1.2 4.1.2 方法
被检者取坐位,裸露右上臂至肩部,伸直肘部,平放在桌面上,手掌向上,使血压计零点与肱动脉、心脏处于同一水平。
排尽袖带内空气,将袖带平整无折地缚在被检者右上臂,袖带下缘距肘窝2 cm,松紧适宜。在肘部扪及肱动脉搏动,戴上听诊器,将听诊器体件贴肱动脉处,不可压得太重,不得塞在袖带下。关闭加压气球气门,打气至肱动脉搏动音消失再使水银柱升高30 mmHg,然后以每秒2 mmHg~6 mmHg的速度放气,当听到至少连续两次搏动音时,将第一声搏动音所处水银柱刻度数值记录为收缩压,搏动音消失时为舒张压,当搏动音不消失时采用变音为舒张压。每人连续测量3次,两次间隔时间不得少于30 s。
5.4.1.3 4.1.3 结果记录
取两次测量结果相近的数据,以毫米汞柱为单位进行记录。
5.4.1.4 4.1.4 注意事项
a) 测量场地应安静。
b) 被检者在测量前1 h内不得从事任何剧烈运动。排空膀胱,静坐10 min以上才开始测量血压。
c) 测量前检查水银柱是否在零点,不在零点时应进行校正,并排除水银柱的气泡。
d) 在下一次测量前,应使血压计水银柱下降至零位后进行测量。
5.4.2 4.2 肺活量
5.4.2.1 4.2.1 器材
肺活量口嘴应一人一用,不得重复使用。
5.4.2.2 4.2.2 方法
被检者取站立位,测量前做两次扩胸动作。然后尽力深吸气,吸满气后立即向肺活量计的口嘴内以中等速度尽力深呼气,直到不能再呼气为止。每人测量2次。
5.4.2.3 4.2.3 结果记录
5.4.2.4 4.2.4 注意事项
测量前应向被检者说明测量方法;被检者在测量过程中不能有第二次吸气。
5.5 5 五官检查
5.5.1 5.1 视力
5.5.1.1 5.1.1 器材
标准对数视力表。
视力表印制规格、视力表灯箱放置距离、放置高度、照明应符合GB 11533的规定。
5.5.1.2 5.1.2 方法
5.5.1.2.1 5.1.2.1 裸眼远视力检查
检查距离为5m。被检者取坐位。检查顺序:用遮眼板先将左眼轻轻遮上,检查右眼视力,后遮右眼检查左眼视力。视标辨认:嘱被检者先辨认5.0行视标,如辨认正确视标数未达到要求则逐行上查,如辨认无误应逐行下查。每个视标的辨认时间不宜超过5s。
5.5.1.2.2 5.1.2.2 低视力检查
使用视力表变距检查低视力(远视力<4.0),应符合GB 11533的规定。采用远视力表走近法测定,走近至能辨认4.0行视标为止,按表1记录实际视力值。
若走近视力表至1m处仍不能辨认4.0行视标时,进行指数检查。检查距离从1 m开始,逐渐移近,直到能正确辨认为止。记录指数检查距离,例如“指数/50 cm”。
如果在5 cm处仍不能辨认指数,进行手动检查,将手在被检者眼前摆动,如果能看清手动,则记录手动检查距离,例如“手动/20 cm"。
如果眼前手动不能辨认,进行光感检查,在暗室中用蜡烛光放在被检眼前,问被检看能否看到光亮。此时,另一眼须严密遮盖不让透光。一般测量由近而远直到5m为止。记录看到光亮的距离,例如“光感/3 m”。对不能分辨光感者记录为“无光感”。
5.5.1.2.3 5.1.2.3 视力检查结果判断
结果判断应符合GB 11533的规定。测出被检眼能辨认的最小行视标,当辨认正确的视标数超过该行视标总数的一半时,该行视标的视力值为被检眼的视力。对于指数检查或手动检查、光感检查者,应分别对右眼、左眼视力进行判断。
5.5.1.2.4 5.1.2.4 正常视力与视力低下分度
裸眼远视力为5.0及其以上者为正常视力。裸眼远视力低于5.0者为视力低下。视力低下分为三度:视力在4.9的为轻度视力低下,4.6~4.8之间为中度视力低下,≤4.5者为重度视力低下。
5.5.1.3 5.1.3 结果记录
采用5分记录,分别记录右眼、左眼视力检查结果。对于远视力低于3.3者,记录指数检查或手动检查或光感检查结果。
5.5.1.4 5.1.4 注意事项
b) 检查时不要揉眼、眯眼或斜着看。提醒被检者不要用遮眼板压迫眼球,以免影响视力。
c) 不宜在紧张视近工作、剧烈运动或体力劳动后即刻检查视力,应休息10 min后再行检查。
5.5.2 5.2 屈光检测
5.5.2.1 5.2.1 器材
标准对数视力表灯箱,串镜,检眼镜片箱。
视力表印制规格、视力表灯箱放置距离、放置高度、照明应符合GB 11533的规定。
5.5.2.2 5.2.2 方法
对于视力低下者,用串镜进行眼屈光筛查。被检者取坐位,眼与视力表灯箱距离为5m,用遮眼板盖住一眼,先查右眼后查左眼。先用±0.5 D的球镜片检查,当用凹透镜片检查视力改善,继续增加凹透镜度数,视力继续提高,矫正视力提高2行及以上、且达到1.0及以上者,可判断为近视。若用凸透镜片视力有改善,调高凸透镜度数后视力继续提高,可初步判断为远视。两种镜片皆不能提高视力者为其他眼病,应建议去医院眼科作进一步检查。
5.5.2.3 5.2.3 诊断
5.5.2.4 5.2.4 结果记录
分别记录右眼、左眼的诊断结果。
5.5.3 5.3 沙眼
5.5.3.1 5.3.1 器材
2.5倍放大镜,或裂隙灯生物显微镜。常用快速手消毒剂:醇类与胍类(醋酸氯己定等)复配的手消毒液;75%乙醇溶液;有效碘含量为5000 mg/L的碘伏溶液,氧化电位水等。
5.5.3.2 5.3.2 方法
选择晴天良好自然光线下进行检查,必要时增加人工照明。先检查右眼后检查左眼。重点检查睑缘、上睑结膜与角膜。
检查上睑结膜时,嘱被检者向下看,用拇指和食指捏住上睑缘皮肤,使上眼睑离开眼球,然后向下向前用轻柔的力翻转,并将翻转后的上睑用拇指固定于眼眶上缘,检查上睑结膜有无滤泡、炎症及瘢痕。检查完毕后轻轻将上睑复位。
检查角膜时,一手以拇指和食指将上下睑分开,另一手持放大镜检查角膜,或用裂隙灯生物显微镜检查,观察是否有角膜血管翳、角膜缘滤泡或Herbert小凹,有无角膜浑浊。
5.5.3.3 5.3.3 诊断标准
至少符合下述2条体征者可诊断为沙眼。只符合下述a)项体征时诊断为疑似沙眼。
c) 角膜缘滤泡或Herbert小凹;
d) 较明显的角膜血管翳。
5.5.3.4 5.3.4 结果记录
5.5.3.5 5.3.5 注意事项
a) 为避免交叉感染引起结膜病,检查者在检查前应使用皂液与流动水洗净双手,在接触有眼部疾患的病人后,应使用快速手消毒剂搓擦双手2 min。
5.5.4 5.4 结膜炎
5.5.4.1 5.4.1 方法
询问是否有眼异物感、烧灼感、痒、畏光、流泪等症状以及发病过程和过敏史,检查结膜是否有充血、水肿、渗出液、乳头增生、滤泡形成、伪膜和真膜、结膜下出血,眼睑是否肿胀,有无分泌物增多,以及耳前淋巴结肿大等。
5.5.4.2 5.4.2 诊断
根据病史、症状与体征,作出急、慢性结膜炎的临床诊断。必要时应提出去医院作病原学检查的建议,以明确诊断。
5.5.4.3 5.4.3 结果记录
记录诊断结果。
5.5.5 5.5 色觉
5.5.5.1 5.5.1 器材
假同色表。
5.5.5.2 5.5.2 方法
在自然光线下,将假同色表放在距被检者0.5 m处,让其在5s内读出表内数字或图案。如果辨认困难、读错或读不出,应按假同色表所附的介绍进行判断。
5.5.5.3 5.5.3 结果记录
记录色觉是否正常,有无色弱、色盲。色盲可分红色盲、绿色盲和红绿色盲三种进行记录。
5.5.6 5.6 龋齿
5.5.6.1 5.6.1 器材
平面口镜,CPI探针,手套,照明灯。
可采用下列方法对器材进行灭菌处理:每查完一个被检者后,所用的器材应先清洗擦干,再用2%戊二醛溶液浸泡10 h以上,然后用蒸馏水冲洗备用。
5.5.6.2 5.6.2 方法
在人工光源下,以视诊结合探诊的方式进行,对牙的点、隙、裂、沟作重点检查,必须在探诊后作出诊断。检查顺序从右上象限最后一个牙开始至左上象限最后一个牙,再从左下象限最后一个牙至右下象限最后一个牙。
5.5.6.3 5.6.3 诊断标准及记录符号
无龋牙(乳牙记A,恒牙记0):牙冠健康,无因龋所做的充填物(含冠套),也无龋坏迹象的完整牙冠为无龋牙。下列情况均不诊断为龋齿:白垩色斑点;牙冠上变色或粗糙的斑点,探诊未感觉软化;釉质表面点隙裂沟染色,但无肉眼可见的釉质下潜行破坏,探诊未探到洞底或沟壁软化;中到重度氟牙症所造成釉质上硬的、色暗的凹状缺损;牙釉质表面的磨损;未发生龋坏的楔状缺损。
龋齿(乳牙记B,恒牙记1):牙的窝沟点隙或光滑面有明显的龋洞、或明显的釉质下破坏、或明确的可探及软化洞底或沟壁的病损即诊断为龋齿。牙冠因龋已被完全破坏只剩残根或牙上有暂时充填物(如氧化锌)也记为龋齿。应使用探针来证实所判断的龋坏。
已充填牙有龋(乳牙记C,恒牙记2):牙冠上有一个或多个因龋的永久充填物且伴有一个或多个部位龋坏记为已充填牙有龋。无须区分原发或继发龋(即不管龋损是否与充填体有关)。
已充填牙无龋(乳牙记D,恒牙记3):牙冠有一个或多个因龋的永久充填物。且无任何部位龋坏,或因龋坏而做冠修复的牙记为充填无龋。
龋失牙(乳牙记E,恒牙记4):因龋拔除的恒牙,未到替换年龄因龋失去的乳牙,并排除因外伤失去的前牙情况下,按龋失牙计。
因其他原因缺牙(乳牙记X,恒牙记5):因先天缺失,或因正畸、牙周病、外伤等丧失的乳、恒牙。
窝沟封闭(乳牙记F,恒牙记6):牙冠的咬合面已做窝沟封闭。如果已做窝沟封闭的牙齿有龋,用龋齿符号(乳牙记B,恒牙记1)进行记录。
5.5.6.4 5.6.4 结果记录
按照4个象限(见图1),使用记录符号在相应的牙位上记录检查结果。
未萌出牙不做记录。同一牙位如存在乳牙滞留,恒牙萌出情况,记录恒牙,不记录乳牙。
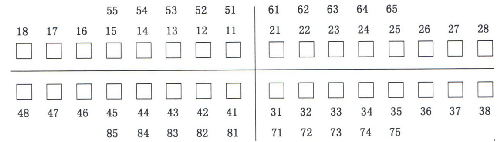
5.5.7 5.7 牙周
5.5.7.1 5.7.1 器材
平面口镜,CPI探针,手套,照明灯。器材的消毒与5.6.1相同。
5.5.7.2 5.7.2 方法
检查口腔6个区段指数牙的牙龈炎、牙石与牙周袋深度,用社区牙周指数(CPI)评价牙龈健康情况。6个区段划分见表2。每个区段有1颗指数牙,共6颗指数牙,分别为4颗第1磨牙和右上、左下中切牙。
表2 牙周检查的6个区段
117—14 | 13-23 | 24-27 |
147—44 | 43-33 | 34-37 |
15岁以下者只检查牙龈炎和牙石情况,不检查牙周袋深度。牙龈炎与牙石以视诊为主,必要时作探诊。探针与牙面成45°角,沿着龈缘轻轻地从牙齿舌面或颊面的远中探查到近中,避免深探。
牙周病检查需要探牙周袋的深度,每颗指数牙均作6个位点的探诊,即颊、舌侧的近中、中央、远中点进行探诊。探针应与牙长轴平行、紧贴牙面上下提插式探查。
5.5.7.3 5.7.3 诊断与记分
O:牙龈健康。
2:牙石,肉眼可见有牙石或探诊后发现有龈下石。
3:浅牙周袋,牙周袋深度在4 mm~5 mm。
4:深牙周袋,牙周袋深度在6 mm或以上。
5.5.7.4 5.7.4 结果记录
按区段记录检查结果,每颗指数牙以最重情况记分。以6个区段中最高记分作为个人CPI分值。
示例:某学生右、左上区段指数牙有浅牙周袋,上、下中区段指数牙有牙石,右下区段指数牙牙龈健康,左下区段指数牙患牙龈炎,记录如图2。个人CPI记分为3。
3 | 2 | 3 |
0 | 2 | 1 |
5.5.7.5 5.7.5 注意事项
探诊时支点要稳,用力要轻柔,探诊的力度不大于20 g,即将探针轻轻插入拇指甲沟内,轻轻压迫显示指盖发白且不造成疼痛或不舒服的感觉为适宜力量。
5.5.8 5.8 耳
5.5.8.1 5.8.1 听力筛查
5.5.8.1.1 5.8.1.1 方法
在静室内嘱被检者闭目坐于椅子上,并用手指堵塞一侧耳道,检查者以拇指与食指互相摩擦,自1 m远以外逐渐移近耳部,直到被检者听到捻指声为止,测量距离,并与正常人(检查者)比较。
5.5.8.1.2 5.8.1.2 结果判断
5.5.8.1.3 5.8.1.3 结果记录与听力减退的处理
分左、右耳记录是否听力正常或听力减退。对于听力减退者,有条件的可做听力试验,不能在健康检查现场做听力试验的应提出去医院作进一步检查的建议。
5.5.8.2 5.8.2 听力试验(气骨导比较试验)
5.5.8.2.1 5.8.2.1 器材
频率为256 Hz的音叉。
5.5.8.2.2 5.8.2.2 方法
通过比较同侧耳气导与骨导听力时间,判断耳聋的性质。检查者手持音叉柄,轻击音叉臂的前1/3处使其振动,测气导听力时,把振动的音叉置于距外耳道口1 cm处,使振动的音叉双臂平面与外耳道纵轴一致。测骨导听力时,将振动的音叉柄置于被检者的乳突部。分别记录气导听力与骨导听力的时间。
5.5.8.2.3 5.8.2.3 结果判断
气导听力时间长于骨导听力时间,为阳性(+),表示正常或感音神经性耳聋。听力正常者,气导听力时间较骨导长约2倍。气导时间短于骨导时间为阴性(一),为传导性耳聋。气导时间与骨导相等(±),为中度传导性耳聋或混合性耳聋。
5.5.8.2.4 5.8.2.4 结果记录
分左、右耳记录是否听力正常或是否传导性耳聋、感音神经性耳聋。
5.5.8.3 5.8.3 外耳道、鼓膜与乳突部检查
5.5.8.3.1 5.8.3.1 器材
耳镜,额镜,照明灯。或电耳镜。
5.5.8.3.2 5.8.3.2 方法
采用双手检查法,检查者一手将耳廓向后、向上、向外牵拉,另一手食指将耳屏向前推移,使外耳道拉直,可观察外耳道与鼓膜。此法适用于外耳道较宽、耳毛较少者。否则,用耳镜检查外耳道,检查者一手将被检者的耳廓向上牵拉,另一手将大小合适的耳镜轻轻插入外耳道,注意不可超过外耳道软骨部和骨部交界处,以免引起疼痛。观察外耳道有无充血、肿胀、耵聍栓塞、异物、分泌物、肿物、瘘管以及有无先天性外耳道闭锁等。
用耳镜检查鼓膜,操作方法同5.8.3.2.1 观察鼓膜有无充血、肿胀、混浊、增厚、穿孔、萎缩、疤痕、钙斑,有无鼓膜积液影。
5.8.3.2.3乳突部检查
5.8.3.3结果记录
5.5.9 5.9 鼻
5.5.9.1 5.9.1 器材
额镜,照明灯,鼻镜,1%麻黄素生理盐水;用于嗅觉检查的醋、酒精和水。
5.5.9.2 5.9.2 方法
5.5.9.2.1 5.9.2.1 外鼻检查
5.5.9.2.2 5.9.2.2 鼻腔鼻窦检查
各鼻窦相应表面皮肤有无红肿压痛、变形,鼻前庭有无红肿与分泌物。用鼻镜伸入鼻前庭,切勿超过鼻阈,以免引起疼痛或损伤鼻中隔黏膜导致出血。由下而上,检查鼻腔下鼻道、下鼻甲、鼻中隔、中鼻道、中鼻甲及嗅裂,注意中下鼻甲有无肿胀、中下鼻道有无脓液、息肉及肿瘤。如鼻黏膜肿胀,用1%麻黄素生理盐水喷雾1~2次,收缩后再检查。
5.5.9.2.3 5.9.2.3 嗅觉检查
用醋、酒精、水三种材料进行嗅觉检查,全能辨别为嗅觉正常,能辨别1~2种为嗅觉迟钝,三种全不辨别者为嗅觉丧失(体检时患感冒者,约定一周后复查)。
5.5.9.3 5.9.3 结果记录
有无急性或慢性鼻炎、萎缩性鼻炎、急性或慢性鼻窦炎,嗅觉是否正常。
5.5.10 5.10 扁桃体
5.5.10.1 5.10.1 器材
5.5.10.2 5.10.2方法
被检者取坐位,头略后仰,口张大并发“啊”音,检查者用压舌板轻压被检者舌前2/3处,使舌背低下、软腭上抬,在照明的配合下,检查扁桃体大小、有无充血、陷窝口分泌物、假膜、溃疡等病变。
扁桃体大小分度:扁桃体未超过咽腭弓为工度,超过咽腭弓者为Ⅱ度,达到或超过咽后壁中线者为Ⅲ度。
5.5.10.3 5.10.3结果记录
5.6 6 外科检查
5.6.1 6.1 头部
5.6.1.1 6.1.1 方法
被检者取坐位。运用视诊检查头颅大小、外形的变化,是否有方颅、巨颅,是否有头部运动异常。
5.6.1.2 6.1.2 结果记录
5.6.2 6.2 颈部
5.6.2.1 6.2.1 方法
a) 一般内容检查:检查静坐时颈部有无静脉怒张、动脉搏动,颈部能否直立伸屈、运转自如,颈部有无包块。
b) 甲状腺检查:用双手触诊法,检查者站立于被检者背面,触诊时嘱被检者配合吞咽动作,随吞咽而上下移动者即为甲状腺。检查左叶时,右手食指及中指在甲状腺软骨下气管右侧向左轻推甲状腺右叶,左手食指、中指和无名指3指触摸甲状腺的轮廓大小及表面情况,检查有无压痛及震颤。用同样的方法检查右侧。甲状腺肿大分为3度:不能看出肿大但能触及者为工度;能看到肿大又能触及,但在胸锁乳突肌以内者为Ⅱ度;超过胸锁乳突肌外缘者为Ⅲ度。
c)气管检查:检查者站立于被检者前面,将食指与无名指分别置于两侧胸锁关节上,然后将中指置于气管之上,观察中指是否在食指与无名指之间,若两侧距离不等则提示有气管移位,根据气管的偏移方向判定病变的位置。
5.6.2.2 6.2.2 结果记录
记录阳性体征。
5.6.3 6.3 胸廓
5.6.3.1 6.3.1 方法
被检者取坐位。检查胸廓的形态。检查有无桶状胸、扁平胸、佝偻病胸、胸廓一侧膨隆或凹陷、胸廓局部隆起和脊柱畸形致胸廓变形。
5.6.3.2 6.3.2 结果记录
5.6.4 6.4 脊柱
5.6.4.1 6.4.1 检查内容与方法
5.6.4.1.1 6.4.1.1 脊柱侧弯检查方法
脊柱侧弯的一般检查、前屈试验、运动试验与俯卧试验方法应符合GB/T 16133的规定。
5.6.4.1.2 6.4.1.2脊柱前后弯曲检查方法
5.6.4.2 6.4.2 结果记录
姿势性脊柱侧弯的部位、方向与分度记录方法,姿势性驼背的分度记录方法均应符合GB/T 16133的规定。
5.6.4.3 6.4.3 注意事项
对于需要排除姿势性脊柱侧弯或姿势性驼背时,应提出进一步检查与处理的建议。
5.6.5 6.5 四肢
5.6.5.1 6.5.1 方法
被检者取站立位。观察有无特殊畸形(如神经损伤后的特殊畸形、先天性畸形、脊髓灰质炎后遗症的特殊畸形、佝偻病的下肢畸形),有无肌萎缩、关节肿胀,皮肤色泽有无改变。
5.6.5.2 6.5.2 结果记录
5.6.6 6.6 皮肤
5.6.6.1 6.6.1 方法
采用视诊与触诊进行检查。检查有无皮疹,以及皮疹的性质、大小、数目、颜色、形状、内容物。检查皮肤色泽,有无脱屑、紫癜、蜘蛛痣、水肿、皮下节结、瘢痕。
5.6.6.2 6.6.2 结果记录
5.6.7 6.7 淋巴结
5.6.7.1 6.7.1 方法
用手指滑动触诊由浅入深触摸皮下淋巴结。检查淋巴结是否肿大,以及肿大的部位、大小、数目、硬度、压痛、活动度、有无粘连、局部皮肤有无红肿、瘢痕及瘘管。
5.6.7.2 6.7.2 结果记录
记录阳性体征。
5.6.8 6.8 男性外生殖器
5.6.8.1 6.8.1 方法
b) 阴囊:触诊阴囊,检查有无隐睾症。对可疑鞘膜积液或阴囊疝者采用透光试验进行检查。
5.6.8.2 6.8.2 结果记录
5.7 7 内科检查
5.7.1 7.1 心脏
5.7.1.1 7.1.1 方法
a) 视诊
检查有无紫绀、杵状指、呼吸急促、心前区隆起,以筛查出先天性心脏病、慢性风湿性心脏病。检查心尖搏动的部位、范围和强弱。
b) 触诊
对视诊发现的异常体征进行证实。检查有无震颤,检查者用右手全手掌触诊,以手掌平贴于心前区,检查震颤及其部位与时期(收缩期、舒张期、连续性)。用食指、中指、无名指并拢以指腹检查心尖搏动的位置、强弱、范围、节律和频率。嘱被检者取坐位前倾位,在心前区检查有无心包摩擦感。
c) 叩诊
检查心脏浊音界大小、形态与位置。被检者取仰卧位,检查者站立于被检者右侧,左手叩诊板指与心缘垂直(与肋骨平行),叩时力度适中。测量心脏左右浊音界距胸骨中线的垂直距离,测量左锁骨中线至胸骨中线的垂直距离,以判断心脏大小是否正常。
d) 听诊
听诊部位:二尖瓣听诊区位于心尖搏动最强点,肺动脉瓣听诊区在胸骨左缘第2肋间,主动脉瓣听诊区在胸骨右缘第2肋间,主动脉瓣第二听诊区在胸骨左缘第3肋间,三尖瓣听诊区在胸骨左缘第4、5肋间。
听诊顺序:二尖瓣听诊区→肺动脉瓣听诊区→主动脉瓣听诊区→主动脉瓣第二听诊区→三尖瓣听诊区。
听诊内容:心率、心律、心音、额外心音、杂音与心包摩擦音(性质粗糙、搔抓样,与心跳一致,与呼吸无关)。注意杂音的部位、时期(收缩期、舒张期)、性质(吹风样、隆隆样、叹气样、机器声样、乐声样)、传导(帮助判断杂音的来源与病理性质)、强度、与体位变化。
对于期前收缩每分钟6次以上者,应建议作心电图检查。心脏收缩期杂音强度分级:
1级:杂音很弱,占时很短,需仔细听诊或运动或改变体位方能听到;2级:较容易听到的弱杂音;
3级:中等响亮的杂音;4级:较响亮的杂音;5级:很响亮的杂音、震耳,但听诊器体件稍离开胸壁即听不到;
6级:最响亮的杂音,以至将听诊器体件稍离开胸壁仍能听到。
杂音记录方法与结论:如3级杂音记为3/6级。被检者杂音≤2/6级、性质柔和、吹风样、时限短、较局限属功能性,可作“正常”结论。
5.7.1.2 7.1.2 结果记录
记录视诊、触诊、叩诊、听诊检查发现的阳性体征。其中,心脏杂音分部位、时期、响度、性质与传导进行记录。
5.7.2 7.2 肺
5.7.2.1 7.2.1 方法
a) 视诊
呼吸运动两侧是否对称,有无呼吸运动增强及减弱,有无呼吸困难及三凹征。检查每分钟呼吸频率、呼吸节律是否均匀整齐。
b) 触诊
胸廓扩张度检查:检查者双手置于胸廓下面的前侧部,左右拇指分别沿两侧肋缘指向剑突,拇指尖在前正中线两侧对称部位,两手掌和伸展的手指置于前侧胸壁,嘱被检者做深呼吸运动,比较两手的扩张度是否一致,前正中线两侧拇指向外移动的距离是否相等。
语音震颤检查:两手掌平贴在被检者胸廓两侧对称部位,嘱被检者重复发“一”长音,比较两侧对称部位的震动感是否相同,从上至下,分别检查前胸、侧胸、后胸。
胸膜摩擦感检查:两手掌平贴在被检者胸壁的下前侧部,嘱被检者做深呼吸运动,以触查有无摩擦感。
c) 叩诊
在左右两侧胸部对称部位进行对比叩诊,前胸叩诊板指平贴肋间隙与肋骨平行,背部叩诊时,在肩胛间区板指与脊柱平行,肩胛下区板指平贴于肋间隙与肋骨平行。叩出肺上界,叩出左右锁骨中线、腋中线、肩胛下角线肺下界以及肺下界移动度。
d) 听诊
检查有无哕音,哕音的性质及所在部位。必要时做语音传导与胸膜摩擦音检查。
5.7.2.2 7.2.2 结果记录
5.7.3 7.3 肝
5.7.3.1 7.3.1 方法
用触诊法检查肝的大小、软硬度、有无压痛。被检者取仰卧位,两腿屈起,放松腹壁肌肉,缓缓作腹式呼吸运动。检查者用右手掌面平放在肋缘下部自下而上进行触诊,触诊的手应与呼吸运动密切配合,随着被检者呼气时腹壁下陷而下按,随着吸气时腹壁隆起而上抬,有利于触诊肿大的肝下缘。对肝脏肿大者应叩诊检查肝上界有无移位。
5.7.3.2 7.3.2 结果记录
a) 肝脏肿大:剑突下大小测量前正中线上剑突至肝下缘距离,肋下大小测定右锁骨中线上肋弓缘至肝下缘距离,以厘米为单位进行记录。
b) 肝脏硬度分为3度:肝脏柔软,如手指按口唇为Ⅰ度;肝脏质韧,如按鼻尖的硬度为Ⅱ度;肝脏质硬,如按前额的硬度为Ⅲ度。
c) 肝脏表面及边缘:表面是否光滑,有无结节,边缘是否整齐。
5.7.4 7.4 脾
5.7.4.1 7.4.1 方法
被检者取右侧卧位,右下肢伸直,左下肢屈髋、屈膝,检查者左手掌置于被检者左腰部第七至第十肋处,将其脾脏从后向前托起,右手掌平放腹部与左侧肋弓垂直,当被检者作腹式深呼吸时进行触诊检查。测定左锁骨中线与左肋缘交点至脾脏最远点的距离。
5.7.4.2 7.4.2 结果记录
脾脏肿大分度记录:脾下缘不超过肋下2 cm为轻度肿大;超过肋下2 cm至脐水平线者为中度肿大;超过脐水平线者为高度肿大。
5.8 8 实验室检查
5.8.1 8.1 血红蛋白测定
5.8.1.1 8.1.1 方法
氰化高铁血红蛋白( HiCN)法。
5.8.1.2 8.1.2 原理
血红蛋白(Hb)中的亚铁离子(Fe2+)被高铁氰化钾氧化成高铁离子(Fe3+),血红蛋白转化成高铁血红蛋白。高铁血红蛋白与氰离子(CN-)结合,生成稳定的氰化高铁血红蛋白,在540 nm波长处有一个较宽的吸收峰,在该波长处测得的吸光度(A)与溶液中浓度成正比。以测得的样品吸光度值与氰化高铁血红蛋白标准液吸光度值比较,得出样品血红蛋白含量。
5.8.1.3 8.1.3 器材
75%酒精,酒精棉球,消毒的干棉球,一次性无菌采血针,经标定合格的一次性微量血红蛋白吸管,一次性10 mL塑料试管,可见光分光光度比色计,光径1.0 cm比色杯。
采血针与微量血红蛋白吸管应一人一换,不得重复使用。医疗废物应按照卫生部颁布的《医疗卫生机构医疗废物管理办法》进行处理。
5.8.1.4 8.1.4 试剂
a) 四种浓度的氰化高铁血红蛋白标准液:50 g/L、100 g/L、150 g/L、200 g/L。
b) 市售氰化高铁血红蛋白试剂,用蒸馏水按比例要求稀释,贮存于棕色玻璃瓶中备用。或配制氰化高铁血红蛋白试剂(HiCN试剂):
氰化钾(KCN) 0.050 g
高铁氰化钾[K3Fe(CN)6] 0.200 g
无水磷酸二氢钾(KH2PO4) 0.140 g
非离子表面活性剂(Triton X-100,Saponic218等) 1.0 mL
上述成分分别溶于蒸馏水中,混合,置1L容量瓶内,再加蒸馏水至1000 mL混匀,储存于棕色玻璃瓶中,置4℃~10℃保存不超过1个月。试剂应为淡黄色透明溶液,pH值在7.0~7.4。若试剂出现混浊则不能使用。本试剂不吸收480nm以上的光波,因此读数与蒸馏水空白一致。
5.8.1.5 8.1.5 操作步骤
a) 血红蛋白测定仪器的校正:以HiCN试剂调零,以50 g/L、100 g/L、150 g/L、200 g/L四种浓度的氰化高铁血红蛋白标准液校正仪器,分别测定在540 nm波长的吸光度。在标准仪器条件下,波长540 nm各浓度吸光度值恒定。若四种浓度标准液吸光度读数误差在允许范围内(表3),血红蛋白含量与吸光度符合式(1):
Hb (g/L) =A×K-A×367.7 …………………………(1)
式中: Hb-血红蛋白值,单位为克每升(g/L);A-吸光度; K-常数,为367.7。
相应Hb真值 | 误差允许范围 | ||
A真值 | g/L | A | H b/(g/L) |
0.136 | 50 | 0.133~ 0.1399 | 49~51 |
0.272 | 100 | 0.267~0.277 | 98~102 |
0.408 | 150 | 0.400~0.416 | 147~153 |
0.544 | 200 | 0.533~0.554 | 196~204 |
氰化高铁血红蛋白标准液吸光度读数若超出表3误差范围,式(1)中的K需要按式(2)校正:
K校正=(∑吸光度真值/∑吸光度读数)×367.7
=(1.360/∑吸光度读数)×367.7 ……….(2)
b) 于10 mL试管中加入5 mL HiCN试剂。
c) 用酒精消毒左手无名指,待干后用一次性无菌采血针向指尖垂直方向穿刺,深约2 mm~3 mm。用一次性微量血红蛋白吸管吸取20 μL血样,管内不得有气泡,擦去管外血液。
d) 置吸管于HiCN试剂中,使管尖在液面下,轻轻自管中推出血液,反复吸取HiCN试剂(3次以上),将管内血液洗净,混匀,静置10 min以上。
e) 于540 nm波长处,以HiCN试剂为空白,测定样品吸光度。f)计算结果
样品血红蛋白值(g/L)=样品吸光度值×367.7(或K校正)…………………(3)
5.8.1.6 8.1.6 结果判断
5.8.1.7 8.1.7 结果记录
5.8.1.8 8.1.8 注意事项
a) 氰化钾是剧毒品,配置试剂与比色后应严格按剧毒品管理程序操作。
5.8.2 8.2 肠道蠕虫卵
5.8.2.1 8.2.1 方法
5.8.2.2 8.2.2 器材
尼龙绢片筛孔内径150μm(100目),大小8 cm×8 cm。椭圆孔容积为38.75 mm3的定量板。透明液:用3%孔雀绿水溶液(或亚甲基蓝)1 mL、纯甘油100 mL、蒸馏水100 mL配制,彻底混匀。亲水性玻璃纸,厚40 μm,大小为25 mm×30 mm,置透明液浸泡24 h以上。
5.8.2.3 8.2.3 操作步骤
a) 将尼龙绢片放在待检粪样上加压,用塑料刮片从尼龙绢片上方刮取粪便标本。
b) 将定量板放置载玻片中央部位,通过尼龙绢片刮取的粪便标本填满定量板中央孔,并用刮片边缘横刮定量板面,以去除孔边过多的粪便。
c) 移去定量板,使粪便标本留在载玻片上。
d) 取一张经透明液浸泡的亲水玻璃纸,抖掉多余的透明液后覆盖在粪便上。用另一玻片轻压粪便标本使之均匀展开至玻璃纸边缘。
e) 待粪便透明后及时镜检,应以上下或横向移动方式检查涂片。
5.8.2.4 8.2.4 结果记录
定性记录:未检出虫卵记为阴性,对于阳性者应注明虫卵种类。虫卵的感染分度记录应遵照附录C的规定。
5.8.2.5 8.2.5 注意事项
粪便涂片应放置一段时间使其透明。在室温25℃、75%湿度下透明0.5 h~1 h即可镜检,一般不宜超过2h。若气温低、空气湿度大,放置时间可适当延长。检查钩虫卵透明时间宜在30 min以内。
5.8.3 8.3 肝功能
5.8.3.1 8.3.1 方法
a) 丙氨酸氨基转移酶:偶联NADH酶触法,速率比色测定,波长340 nm。
d) 血清胆红素:钒酸盐氧化法,主波长450 nm、次波长546 nm比色。
5.8.3.2 8.3.2 原理
由光源灯发出的光经平行处理后,透过样品,通过光栅分光,由于部分光已经过被测物质吸收,剩余的光由检测器接收,检测相应项目吸光度的增加或减少值,与标准比较,计算机将读取的吸光度转变成电信号,进行自动计算处理,打印测定结果。
5.8.3.3 8.3.3 器材
全自动生化分析仪,离心机(4000 r/min),样品杯(试管),移液器,37℃水浴箱,试管架,消毒用品。一次性真空负压采血管。相应检测项目的试剂,校准品,质控品。
医疗废物应按照卫生部颁布的《医疗卫生机构医疗废物管理办法》进行处理。
5.8.3.4 8.3.4 样品要求
a) 被检者采血前一天禁饮酒、禁食高脂肪类食物、禁服色素类药物。采血当天不得剧烈运动。
b)血样无溶血现象。血清样品一般应在2h内检验。丙氨酸氨基转移酶在25℃稳定1d,在2℃~8℃冷藏稳定7d,在-20℃稳定30 d。胆红素的检验要求避光保存样品。
5.8.3.5 8.3.5 操作步骤
全自动生化分析仪比色测定,后分光法,自动程序控制,以样品为顺序,逐项进行分析。各检测项目以标准作对照,进行校准检测,质控品用于质量控制批内使用。具体步骤如下:
a) 空腹抽取静脉血3 mL于生化检测试管中(真空负压采血管)。
b) 按顺序放置试管架上。
c) 置37℃水浴箱保温30 min,以便于离心析出血清进行检测。
d) 已温浴样品,编号,4000 r/min离心15 min。
f) 将装有血清的试管放入样品支架上,样品架按顺序排列置于仪器轨道槽上。
g) 根据所用检测分析仪和相应试剂确认实验参数。根据样品检测要求在仪器上依指令输入检测项目,按空白,标准,质控,样品上机进行测定。
h) 根据质控的检测情况确定是否可以发出报告。
5.8.3.6 8.3.6 正常值范围
丙氨酸氨基转移酶(ALT):男5 U/L~40 U/L女5 U/L~35 U/L
血清总蛋白(TP):64 g/L~83 g/L
血清白蛋白(ALB):4岁~14岁 38 g/L~54 g/L
成人34 g/L~48 g/L
血清总胆红素(STB):3.4μmol/L~17.1μmol/L
血清结合胆红素(SCB,直接胆红素):0μmol/L~3.4μmol/L
5.8.4 8.4 结核菌素试验(PPD皮肤试验)
5.8.4.1 8.4.1 试验方法
按照WS 288的规定进行试验。
5.8.4.2 8.4.2 器材
皮肤试验注射器具应一人一换,不得重复使用。医疗废物应按照卫生部颁布的《医疗卫生机构医疗废物管理办法》进行处理。
5.8.4.3 8.4.3 结果判断
5.8.4.4 8.4.4 结果记录
定性记录试验结果。
5.8.4.5 8.4.5 注意事项
b)若被检者结核变态反应强烈,如患疱疹性结膜炎、结节性红斑、或一过性多发性结核过敏性关节炎等,宜用1个结核菌素单位的PPD试验,以防局部的过度反应及可能的病灶反应。
6 附录A(规范性附录)儿童青少年超重与肥胖的筛查标准
A.1 体重指数(BMI)计算公式[见式(A.1)]
BMI=体重(kg)/[身高(m)]2…………………………(A.1)
A.2 结果判断
使用表A.1界限值进行超重、肥胖判断。当被检者BMI值大于或等于相应年龄、性别组的超重值,而小于相应组段的肥胖值时,判断为超重。当被检者BMI值大于或等于相应年龄、性别组的肥胖值时判断为肥胖。
年龄 岁 | 男超重 kg/m2 | 男肥胖 kg/m2 | 女超重 kg/m2 | 女肥胖 kg/m2 |
7- | 17.4 | 19.2 | 17.2 | 18.9 |
8- | 18.1 | 20.3 | 18.1 | 19.9 |
9- | 18.9 | 21.4 | 19.0 | 21.0 |
10- | 19.6 | 22.5 | 20.0 | 22.1 |
11- | 20.3 | 23.6 | 21.1 | 23.3 |
12 - | 21.0 | 24.7 | 2119 | 24.5 |
13 - | 21.9 | 25.7 | 22.6 | 25.6 |
14- | 22.6 | 26.4 | 23.0 | 26.3 |
15 - | 23.1 | 26.9 | 23.4 | 26.9 |
16- | 23.5 | 27.4 | 23.7 | 27.4 |
17 - | 23.8 | 27.8 | 23.8 | 27.7 |
18 | 24.0 | 28.0 | 24.0 | 28.0 |
6.1 附录B(规范性附录)儿童青少年贫血诊断标准
将血红蛋白测定结果与表B.1进行比较,当被检者血红蛋白测定值低于相对应组段血红蛋白正常下限值时,诊断为贫血。
年 龄 | 血红蛋白正常下限值 g/L |
6月~59月 | 110 |
5岁~11岁 | 115 |
12岁~14岁 | 120 |
15岁以上女生 | 120 |
15岁以上男生 | 130 |