6 概述
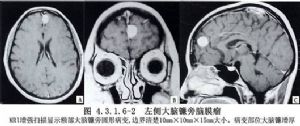
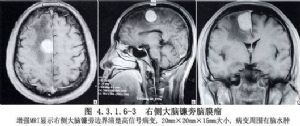
起源于大脑镰旁的脑膜瘤占颅内脑膜瘤的7.86%~13%,发生率略低于大脑凸面脑膜瘤和矢状窦旁脑膜瘤,居第3位。肿瘤多位于大脑镰旁的一侧(图4.3.1.6-1A),也有双侧性者(图4.3.1.6-1B)。肿瘤一般呈球形,基底宽,突入一侧或两侧大脑半球脑实质内。少数为扁平形,沿大脑镰匐行向前后伸展,个别可累及大脑镰旁全长。肿瘤一般埋藏于大脑纵裂内,早期症状较少,可能出现一侧足部或小腿的限局性抽搐,或为下肢运动性或感觉性先兆的癫痫发作,并可出现一侧下肢乏力或感觉异常。如肿瘤为两侧性生长,则可出现双下肢运动障碍,容易误诊为脊髓疾病。肿瘤位于大脑镰旁前部,可出现精神症状,位于后部,可出现幻视和同向偏盲甚至失明。肿瘤很大时,出现颅内压增高症状。(图4.3.1.6-2,4.3.1.6-3)
9 术前准备
要与矢状窦旁脑膜瘤、大脑半球上部的神经胶质瘤鉴别,并查清肿瘤是一侧性的还是双侧性的,范围大小以及血液供应等情况,以便做出合理的手术设计。
1.摄颅骨平片,了解有无颅骨局部增生或破坏;有无增粗和纡曲的血管压迹引向骨质增生或破坏区,有无颅内压增高的颅骨改变。
2.颈动脉造影或数字减影检查 主要了解肿瘤供血、血管分布及肿瘤染色情况。
4.充分备血,常需2000ml以上。
11 手术步骤
11.1 1.头皮切口
根据肿瘤的部位选择切口的前后位置,在患侧做一侧跨中线的皮瓣切口。若肿瘤累及双侧,选择从瘤体较大的一侧进入;若两侧肿瘤大小相仿,则从非优势半球侧进入。
11.2 2.颅骨处理
按矢状窦旁脑膜瘤切除术开颅方法处理。做一侧近中线,前后距离较长的骨瓣,骨瓣中线骨孔间的骨质用咬骨钳咬除,并可暴露矢状窦的边缘,骨瓣翻向颞侧(图4.3.1.6-4)。由于肿瘤位于纵裂深部,颅骨一般不受侵蚀,无需另作特殊处理。

11.3 3.处理硬脑膜
翻开骨瓣后,用窄条明胶海绵上加棉片覆盖暴露出的矢状窦边缘。做成一前后方向长方形基底在窦侧的硬脑膜瓣。将硬脑膜瓣翻向矢状窦,直到窦的边缘,暴露靠近大脑纵裂的脑皮质。
11.4 4.暴露和切除肿瘤
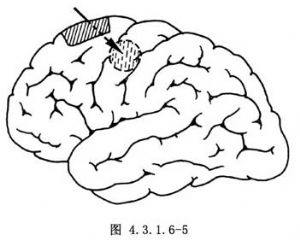
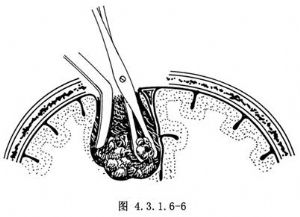
显露脑皮质后,在脑表面多看不到肿瘤。在进行有效脱水降低颅内压的情况下,选择离肿瘤较近而又无粗大的大脑上静脉之处,用脑压板紧靠矢状窦进入大脑纵裂,将大脑半球向外牵开,暴露大脑镰,由浅入深直到暴露肿瘤。如果从两条上行静脉之间难以暴露肿瘤,也可切断1条较细的大脑上静脉,以避免对脑组织的过分牵拉。如暴露肿瘤仍有困难,可避开运动区皮质在额叶或顶叶近中线吸附1块前后长3cm,宽深各2cm的脑区(图4.3.1.6-5),即可容易找到肿瘤。暴露肿瘤后,紧贴大脑镰平面电凝分离肿瘤附着部,逐一电凝切断进入肿瘤的小动脉,注意不要伤及胼缘动脉与胼周动脉主干。用取瘤钳分块切除肿瘤,电凝分离、切除,反复进行,直至基底面完全分离,将肿瘤完全切除(图1.3.4.6-6)。若肿瘤在大脑镰浸润生长,可围绕肿瘤周边切开大脑镰,将肿瘤和病变大脑镰一并切除。由于肿瘤位置深在,如用超声外科吸引或激光气化肿瘤组织,则可减少操作上的困难。对于穿过大脑镰而向对侧生长的哑铃形镰旁脑膜瘤,可在分块切净一侧肿瘤后切开大脑镰,显露出对侧肿瘤,先充分游离瘤体,然后将肿瘤及其附着的镰蒂一并切除。下矢状窦可予以切断。也可在切除一侧肿瘤后,再切开对侧硬脑膜,显露并切除肿瘤,最后切除受累的大脑镰。
如肿瘤太大或沿大脑镰广泛伸延,常需分期手术,以避免强行牵拉损伤脑组织而致残。
11.5 5.关闭颅腔
肿瘤切除后,术区彻底止血,用生理盐水冲洗,清除破碎组织及小血块,残腔置硅胶管引流。严密缝合硬脑膜,盖回骨瓣,分层缝合头皮。如脑水肿较重,则不缝合硬脑膜,应行去骨瓣减压。
12 术中注意要点
1.硬脑膜瓣不宜做得过大,长方形瓣宽2cm左右即可,这样可避免手术中将大脑半球过度向外牵拉。
2.因肿瘤深在大脑纵裂之中,位置深,暴露肿瘤不能操之过急,只能用脑压板轻柔地向外牵开一侧大脑半球,由浅入深,切忌过度牵拉脑组织。为此可在运动区和中央静脉前方的额叶或后方的顶叶近中线处吸除1块3cm×2cm×2cm的脑组织,即可较好的暴露镰旁瘤体。
13 术后处理
开颅术后有条件时,应进行ICU术后监护。无监护条件时也应严密观察病人的意识、瞳孔、血压、脉搏、呼吸和体温变化,根据病情需要每15min~1h测量观察1次,并认真记录。若意识逐步清醒,表示病情好转;如长时间不清醒或者清醒后又逐渐恶化,常表示颅内有并发症,特别是颅内出血,必要时应做CT扫描,一旦证实,应及时送手术室,清除血肿,彻底止血。有严重脑水肿者,则应加强脱水治疗。开颅术中出血较多者,术后应注意补充血容量,维持正常血压。但输血、补液不宜过多过快,以免加重脑水肿。呼吸道应保持通畅,短期内不能清醒者应行气管切开。术后应给予吸氧。
麻醉未清醒前应仰卧或侧卧。清醒后应予床头抬高20°~30°,以利于头部血液回流,减轻水肿反应。为防止坠积性肺炎和褥疮,应定时翻身,这对瘫痪或昏迷病人尤为重要。
手术切口有引流者,术后24~48h内应严密观察引流量,敷料湿时应及时更换。拔除引流后,无菌切口一般无需再换药,直至拆线。但有感染征象或已感染切口,或有渗漏者应及时更换敷料。
术后24~48h一般不予饮食,以免呕吐。频繁呕吐可增加颅压,为术后一大禁忌。吞咽障碍病人,食物易误吸入气管,引起窒息或吸入性肺炎,必须在完全清醒后,试行少量进食,证明无问题时方可进食。昏迷或吞咽障碍短时间不能恢复者,肠鸣音恢复后可置胃管鼻饲。