11 手术步骤
1.切口 上腹正中切口,若切除胰尾部困难,可加左侧横切口。体型宽的病人,可选用上腹部横切口。
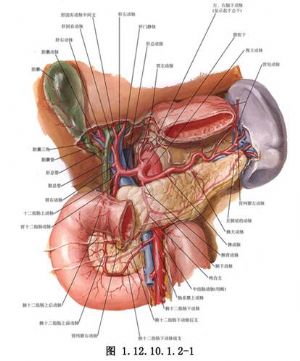
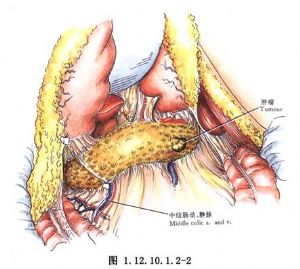
3.胰腺体尾部切除的范围,肿瘤在肠系膜上动脉和静脉左侧者为75%,在其右侧者为90%(图1.12.10.1.2-4)。一般胰腺体尾部切除术是指的前者。

4.游离胰腺体尾部 切开胃结肠韧带、暴露胰腺体尾部,从脾门向肠系膜上动脉及静脉左侧游离(图1.12.10.1.2-5)。

6.分离脾动脉及脾静脉,并予以双重结扎、切断:这一步骤可减少切除胰腺和脾脏时的出血。
7.将脾脏向中线牵引,切断脾膈、脾肾韧带和脾结肠韧带,并予以结扎。对胃短血管的切断、结扎应小心,因为这些血管靠近脾门,而且深在,短而脆,容易出血。
8.切除胰腺体尾部 将胰腺体尾部与脾脏完全游离后,在胰腺后面靠近肠系膜血管部仔细分离。在拟切除的平面缝支持线,切除胰腺体尾部。出血点用缝扎法止血,胰腺导管及其伴行血管予以分别结扎。也可采用保留脾脏的术式。
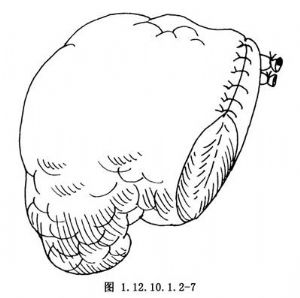
9.胰腺残端的处理 妥善结扎胰管,彻底止血后,将胰腺前后包膜行间断缝合,分一或二层将胰腺残端关闭(图1.12.10.1.2-6,1.12.10.1.2-7)。

12 术中注意要点
1.避免副损伤。
2.彻底止血。
3.尽量避免过多损伤胰腺组织,主胰管结扎要牢靠,胰腺残端缝合要严密,减少胰腺炎及胰瘘发生机会。
4.检查手术是否彻底,但是很难用肉眼观察就能肯定切除的包块一定是胰岛细胞瘤。冷冻切片快速病理检查对确定诊断有帮助。术中监测周围血中葡萄糖值和局部血中胰岛素值,对手术有效性、彻底性的结论,有参考价值。
5.引流充分。
6.全面探查。
13 术后处理
胰腺体尾部切除术术后做如下处理:
1.同胰岛素瘤剜出术。由于手术创伤比剜出术大,加之切除脾脏,术后并发症的发生率较高,危险性更大。故术后应密切观察病情,防止并发症的发生更为重要。
2.药物治疗对有转移的胰岛素癌、胰岛素瘤术后症状仍然存在的病人都是必需的。在临床上曾试用胰高糖素、肾上腺皮质激素和肾上腺素等治疗低血糖,但收效不大。二氧偶氮(diazoxide)可以抑制胰岛素的释放,每次100~150mg,每8h 1次,对胰岛素瘤病人的症状有控制作用。这种药物的不良反应有胃肠道刺激和水潴留,重则有粒细胞缺乏现象发生,有些病人对这种药物无反应。近几年,用类似生长抑素的药物——Octreotide acetate(sandostatin)降低胰岛素瘤病人的胰岛素水平,并使血糖恢复正常,有50%~60%的成功率。对MEN-Ⅰ病人,应先行甲状旁腺手术,因为高血钙对这种药物的作用有干扰。
链佐霉素(streptozotocin)对抑制胰岛素癌的转移有一定作用,其反应率为38%~64%,完全缓解率为17%~25%。与氟尿嘧啶联用的反应率可提高到86%。链佐霉素的不良反应较大,包括恶心、呕吐、蛋白尿、肾功障碍以及肝功能异常等。故在使用中应慎重。