5 概述
这是一组位于大脑半球深部、侧脑室体部外侧和脑岛内侧的AVM。主要供血动脉为豆纹动脉、脉络膜前动脉,有时大脑中动脉主干的分支、大脑前动脉的回返动脉和大脑后动脉的脉络膜后动脉等的分支亦参与供血。引流静脉都是大脑的深静脉,如丘纹静脉、大脑内静脉、基底静脉、大脑大静脉等,最后导入直窦。(图4.4.3.3.3-1,4.4.3.3.3-2)
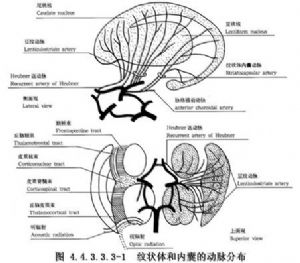

此部位的病变,切除难度大,手术死亡率和致残率都很高,术前必须充分考虑手术的可能性。文献上报道的此类AVM很少,手术切口可采用侧裂入路或切开脑皮质经脑室的入路,进入脑室多从颞中回或颞下回。为了减少脑组织损害的程度和术后的神经功能障碍,史玉泉(1987)采用经外侧裂和岛叶,顺供血动脉的入路去寻找AVM。手术切除16例,12例结果优良。
8 术前准备
1.术前必须有正确的定位诊断。近年来由于影像检查技术的进步,CT、MRI、DSA等临床应用日益广泛。对病变的部位及与周围结构的关系术前应详加分析,以便选择合适的手术入路,争取获得最好的显露,尽可能地避开颅内重要结构,增加手术的安全性和争取良好的效果。
2.皮肤准备,手术前1天先用肥皂及水洗净头部,手术当日晨剃光头发。也可在手术前夕剃头。
3.手术当日晨禁食。可在手术前日晚灌肠,但有颅内压增高时,应免去灌肠,以免引起病情突然恶化。
4.术前晚可给苯巴比妥0.1g口服,以保证安静休息。术前1h再给苯巴比妥0.1g,阿托品0.4mg或东莨菪碱0.3mg肌注。
10 手术步骤
10.1 1.切口
应视病变部位而定,以能充分显露外侧裂为原则。最常用的切口是翼点入路或颞部入路(图4.4.3.3.3-3)。

10.2 2.识别及分开外侧裂
用双极电凝切开外侧裂的蛛网膜,细心分开外侧裂,直达脑岛表面。一般都可见到大脑中动脉的多根分支,循动脉分支追踪至大脑中动脉(图4.4.3.3.3-4)。

10.3 3.夹闭及切断来自大脑中动脉主干的供血动脉
沿大脑中动脉细心解剖,见到有向AVM方向去的动脉分支一一电凝后切断(图4.4.3.3.3-5),如此继续深入可暴露出豆纹动脉,予以夹闭,电凝后切断。

10.4 4.控制及结扎脉络膜前动脉
显露出颈内动脉的分叉部,再稍向后分离,可找到脉络膜前动脉。除非在脑血管造影片中清楚显示此动脉参与供血,否则一般不必做这一步骤。更妥当的办法是保留脉络膜前动脉,留待至脑室内操作时再处理。
10.5 5.进入侧脑室
沿外侧裂向顶叶方向解剖,达外侧裂的终点,即相当于脑血管造影中的侧裂点,横向将此处的脑组织切开,即进入侧脑室(图4.4.3.3.3-6)。用牵开器将脑室壁牵开,从侧脑室壁上寻找适当的切口部位。这时增粗的引流静脉可以显现,用棉片暂时保护此静脉,确定AVM的大体部位后,从脑室壁由内向外解剖AVM的主体。分别将进入AVM的供血动脉逐一电凝切断,脉络膜前动脉这时也终会遇到,亦予电凝切断。

10.6 6.结扎静脉
选择恰当的部位将引流静脉结扎、电凝切断取出整块AVM。隔静脉可夹闭,但丘纹静脉、大脑内静脉应予保留,故结扎部位应在此静脉的外围。
11 术中注意要点
侧裂内大脑中动脉的分支都是供应重要脑组织的主要血管,在解剖外侧裂追踪大脑中动脉时不可轻易切断其分支,应循分支做必要的软脑膜下解剖,用细吸引管将动脉分支周围的脑组织轻轻吸除,直至显露出大脑中动脉。
12 术后处理
开颅术后有条件时,应进行ICU术后监护。无监护条件时也应严密观察病人的意识、瞳孔、血压、脉搏、呼吸和体温变化,根据病情需要每15min~1h测量观察1次,并认真记录。若意识逐步清醒,表示病情好转;如长时间不清醒或者清醒后又逐渐恶化,常表示颅内有并发症,特别是颅内出血,必要时应做CT扫描,一旦证实,应及时送手术室,清除血肿,彻底止血。有严重脑水肿者,则应加强脱水治疗。开颅术中出血较多者,术后应注意补充血容量,维持正常血压。但输血、补液不宜过多过快,以免加重脑水肿。呼吸道应保持通畅,短期内不能清醒者应行气管切开。术后应给予吸氧。
麻醉未清醒前应仰卧或侧卧。清醒后应予床头抬高20°~30°,以利于头部血液回流,减轻水肿反应。
手术切口有引流者,术后24~48h内应严密观察引流量,敷料湿时应及时更换。拔除引流后,无菌切口一般无需再换药,直至拆线。但有感染征象或已感染切口,或有渗漏者应及时更换敷料。
术后24~48h一般不予饮食,以免呕吐。频繁呕吐可增加颅压,为术后一大禁忌。吞咽障碍病人,食物易误吸入气管,引起窒息或吸入性肺炎,必须在完全清醒后,试行少量进食,证明无问题时方可进食。
应行脑血管造影复查。