2 英文参考
chronic occupational toxic hepatopathy[GBZ59—2024 职业性中毒性肝病诊断标准]
3 定义
慢性中毒性肝病(chronic occupational toxic hepatopathy)设置劳动者在职业活动中,因长期密切接触肝脏毒物而引起的以慢性肝功能损害为主要表现的中毒性疾病。一般发病时间在接触毒物 3 个月及以上。[1]
职业性中毒性肝病是指在职业活动中,因短期接触较大量或长期密切接触肝脏毒物而引起的以肝功能损伤为主要表现的中毒性疾病。大多数工业化学物引起的肝损伤是毒物的直接肝毒性所致,其特点是具有明显剂量-反应关系。不同毒物造成的损害可不相同,如有些是单一性肝损伤,有的可连锁引起多系统损害。慢性中毒性肝损害的病理变化主要为脂肪聚积和纤维化,重症患者可进展为肝硬化。诊断过程中应注意病因诊断,通过职业史、现场调查,了解接触毒物的品种、剂量、接触方式等情况,结合辅助检查结果以判定致病原因。职业性急性中毒性肝病除发生在以肝脏为主要靶器官的中毒病例外,同时可在以其他系统或器官为主要靶器官的中毒病例中发生,并可在病程中延迟发病,应引起注意。如同时出现致病毒物所导致的其他系统损害,则对病因诊断有重要参考意义,诊断见 GBZ 77。[1]
4 常见肝脏毒物品种
4.1 金属、类金属及其化合物
黄(白)磷、磷化氢、三氧化二砷、铊、铅、铬、铍、汞、锑、铜、砷、砷化氢、有机锡、十硼烷等。
4.2 卤烃类
四氯化碳、三氯甲烷、二氯甲烷、二氯乙烷、三氯乙烷、四氯乙烷、三氯丙烷、氯乙烯、三氯乙烯、四氯乙烯、氯丁二烯、多氯联苯、氯仿、氯萘、氟烷等。
4.3 芳香族氨基及硝基化合物
苯胺、甲苯胺、氯苯胺、甲氧基苯胺(氨基苯甲醚)、乙氧基苯胺(氨基苯乙醚)、联苯、联苯醚、二甲苯胺、硝基苯、二硝基苯、二硝基氯苯、三硝基苯、三硝基甲苯、硝基氯苯、硝基苯胺、2,4,6-三硝基苯甲硝胺(特屈儿)、多氯联苯、1,4-二氯苯、2-硝基丙烷等。
4.4 其他化学物
苯、甲苯、二甲苯、甲醇、乙醇、丁醇、异丙醇、苯乙烯、乙醚、丙烯腈、丙烯醛、肼、氯苯、1,4-二氯苯、2-三氟甲基-5 氨基吡啶、2-溴基-2-硝基丙二醇、氯乙醇、五氯酚、1,1-二甲基肼、二甲基甲酰胺、二甲基乙酰胺、二噁英、二甲基叔胺、二甲基亚硝胺、亚甲基二苯胺、有机磷农药、有机氯农药等。
5 诊断
职业性中毒性肝病是指在职业活动中,因短期接触较大量或长期密切接触肝脏毒物而引起的以肝功能损伤为主要表现的中毒性疾病。大多数工业化学物引起的肝损伤是毒物的直接肝毒性所致,其特点是具有明显剂量-反应关系。不同毒物造成的损害可不相同,如有些是单一性肝损伤,有的可连锁引起多系统损害。急性中毒性肝损害的病理类型主要分为肝毒型和肝内胆汁淤积型;慢性中毒性肝损害的病理变化主要为脂肪聚积和纤维化,重症患者可进展为肝硬化。诊断过程中应注意病因诊断,通过职业史、现场调查,了解接触毒物的品种、剂量、接触方式等情况,结合辅助检查结果以判定致病原因。职业性急性中毒性肝病除发生在以肝脏为主要靶器官的中毒病例外,同时可在以其他系统或器官为主要靶器官的中毒病例中发生,并可在病程中延迟发病,应引起注意。如同时出现致病毒物所导致的其他系统损害,则对病因诊断有重要参考意义,诊断见 GBZ 77。
亚急性中毒是指接触肝脏毒物数日至 90 d 以内出现的中毒病变。亚急性中毒性肝病的诊断与治疗参照急性中毒性肝病。
急、慢性中毒性肝病诊断分级中,肝功能试验指标异常为诊断中毒性肝病必须具备的指标,再根据症状、体征或辅助检查作出分级判定。慢性中毒性肝病的另一特殊类型,是由于急性中毒性肝病病程迁延演变而成。临床表现为在急性期过后,症状、体征仍持续,肝功能试验亦未恢复正常,病情时好时坏可达数年之久,多数能逐渐恢复,少数进展为肝硬化。因其病情和急性期相衔接,故诊断一般并不困难。
黄疸是高胆红素血症的临床表现,血中胆红素浓度增高,使巩膜、皮肤、粘膜以及其他组织和体液发生黄染现象。血清总胆红素的浓度可反映黄疸程度,为此标准将总胆红素指标分为三级,分别列入急性中毒性肝病的分级标准,作为判定黄疸程度的实验室检查重要客观指标。
急性上消化道出血的严重程度与失血量呈正相关,但临床上对出血量的精确估计比较困难,一般采用休克指数根据血容量减少所致周围循环衰竭的临床表现,特别是对血压、心率的动态观察来评估。休克指数=心率/收缩压,当指数大于 1.5 时,失血 40%~50%(约 1500 mL),为严重出血。此时血压下降,收缩压小于 80 mmHg,脉搏大于 120 次/min,血红蛋白低于 70 g/L,出现少尿、四肢冰冷、意识模糊等临床症状。
目前对中毒性肝病的诊断,尚缺乏理想的、特异性强、敏感性较高的肝功能试验。肝功能试验是重要的,但不是唯一的诊断指标。常见肝功能试验有:血清丙氨酸氨基转移酶(ALT 或GPT)、血清天门冬氨酸氨基转移酶(AST 或 GOT)、AST/ALT 比值、血清胆红素试验(TBIL)、血清前白蛋白(PA)、血清胆汁酸(BA)、血清γ-谷氨酰转肽酶(γ-GGT)、碱性磷酸酶(ALP)、凝血酶原时间(PT)、凝血酶原活动度(PTA)及国际标准化比值(INR)等。目前,尚缺乏血清特异性肝纤维化诊断指标,常见血清标志物有:反映细胞外间质(ECM)成分的透明质酸(HA)、Ⅲ型前胶原肽或其代谢片段(包括 PⅢP、PⅢNP、PⅢCP)、IV 型胶原或其代谢片段(包括 PIV -NP、PIV-NC1、PIV)及层粘蛋白(LN)﹔反映 ECM 改变相关酶的基质蛋白酶抑制因子-1(TIMP-1)和反映纤维化形成的相关细胞因子转化生长因子β (TGF 1)。单一血液指标对肝纤维化评估作用有限,联合检测和评估可提高诊断价值。上述6 项指标中有 2 项或以上指标异常者具有肝纤维化诊断提示意义,但对纤维化分期无直接指导意义。
国际标准化比值(INR):是患者凝血酶原时间与正常对照凝血酶原时间之比的ISI 次方(ISI 为国际敏感度指数,试剂出厂时由厂家标定),是可以校正凝血活酶试剂差异对凝血酶原时间测值进行标准化报告的方法。同一份标本在不同的实验室,用不同的 ISI 试剂检测,血浆凝血酶原时间值结果差异很大,但测的 INR 值相同,使测得结果具有可比性。
影像诊断技术:目前超声、计算机 X 线断层扫描(CT)、磁共振成像(MRI)为腹腔实质性器官疾病诊断的主要检查手段。急性肝病经临床和血清学检查即可明确诊断,影像诊断技术可作为参考。而慢性肝病的影像学检查结果是其诊断依据之一。超声诊断尤其有助于明确肝大小、边缘结构及实质回声情况,且不受其他因素干扰,精确度优于临床叩触诊,应作为中毒性肝病诊断的重要依据及首选检查方法。建议常规进行腹部超声检查,并可采用瞬时弹性成像技术评估肝纤维化程度。
1)轻度中毒:肝脾可无明显异常改变;
2)中度中毒:可见肝内回声增粗,肝脏和(或)脾脏轻度肿大,肝内管道(主要指肝静脉)走行多清晰;门静脉和脾静脉内径无增宽;
3)重度中毒:可见肝内回声明显增粗,分布不均匀;肝表面欠光滑,边缘变钝;肝内管道走行欠清晰或轻度狭窄、扭曲;门静脉和脾静脉内径增宽;脾脏增大;胆囊有时可见“双层征”。
b)CT、MRI 诊断:慢性肝病患者 CT、MRI 检查目的主要明确有无肝硬化、腹水。在MRI 显示的高信号区进行活检穿刺有较大的价值,可减少穿刺的盲目性。
c)瞬时弹性成像技术:通过测量肝脏硬度值从而反映肝纤维化程度。由于其具有无创、简便、快速、易于操作、可重复性、安全性和耐受性好的特点,目前己成为肝炎相关肝纤维化临床评估的重要手段。
肝活检病理学是明确诊断、衡量炎症活动度、纤维化程度以及判定药物疗效的金标准。必要时可行此项检查以辅助诊断及鉴别诊断。
5.1 诊断原则
根据肝脏毒物职业病危害接触史,出现肝功能试验指标异常及以消化系统为主的临床表现,结合辅助检查及职业卫生调查资料,综合分析,排除其他原因所致的类似疾病后,方可诊断。
5.2 诊断标准
5.2.1 轻度
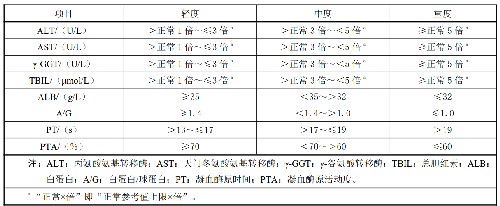
根据连续密切接触肝脏毒物 3 个月及以上的职业史,一般病程超过 3 个月,出现肝功能试验指标至少 1 项轻度异常(见表 1),并具有下列表现之一者:
a) 出现临床症状如乏力、恶心、食欲减退、上腹饱胀、肝区疼痛等;
5.2.2 中度
在轻度中毒性肝病的基础上,肝功能试验指标 1 项或多项中度异常(见表1),并具有下列表现之一者:
a) 临床检查肝脏质地变硬,伴有肝区明显压痛,B 型超声等影像学检查有早期肝硬化改变;
5.2.3 重度
a)肝功能试验指标白蛋白(ALB)、总胆红素(TBIL)、凝血酶原活动度(PTA)中,至少1项达到重度异常(见表 1)或国际标准化比值(INR)大于或等于1.5;
b)肝硬化失代偿期;
c)肝肾综合征;
d)肝性脑病;
5.3 鉴别诊断
5.3.1 病毒性肝炎
分为甲型肝炎、乙型肝炎、丙型肝炎、丁型肝炎及戊型肝炎,根据流行病学史、临床表现及实验室检査等综合分析,尤其是肝炎病毒血清学标志物检测结果,诊断并不困难,但应考虑两种病因重叠作用的可能性,不能单凭肝炎病毒血清学指标阳性,即排除中毒性肝病的可能;
5.3.2 药物性肝病
急性药物性肝病中的肝细胞型和混合型,或活动性慢性药物性肝病,临床表现与急、慢性中毒性肝病很难区别,因此,详细询问病史、用药史十分重要,特别是药物品种、剂量,以便判断肝损害与某种药物使用间的内在联系。过敏性药物性肝病,常伴有变态反应症状和体征(如发热、皮疹、水肿、血中嗜酸性粒细胞增高等),停药后病情迅速好转,对鉴别诊断有提示作用,必要时还可作肝活检;
5.3.3 酒精性肝病
患者长期、大量饮酒史有重要提示作用,且多伴有慢性胃炎、周围神经病、心血管疾患等疾病;
5.3.4 其他肝胆疾病
6 治疗原则
病因治疗,脱离肝脏毒物接触,必要时选择血液净化疗法或早期应用络合剂、特效解毒剂;对症及支持治疗,卧床休息;给予抗氧化剂治疗;注意改善微循环;适当选用中西药物;针对全身及其他系统损害情况,予以合理的治疗;重度肝病以综合疗法为主,必要时可使用人工肝支持系统或肝移植。[1]
8 参考资料
- ^ [1] GBZ59—2024, 职业性中毒性肝病诊断标准[S].