3 注解
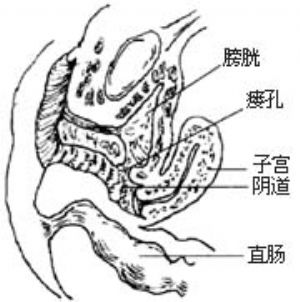
膀胱阴道瘘修补术(repair of vesicovagina fistula)
5 经阴道修补术
5.1 适应证
5.2 麻醉方法
5.3 手术时机
2.手术或产伤所致的膀胱阴道瘘,应在2个月后才能考虑行瘘孔修补术。
3.阴道癌或宫颈癌放疗后发生的瘘孔,应在停放疗后6~12个月才可手术。
5.4 术前准备
5.5 手术步骤
经阴道修补术有两种术式。
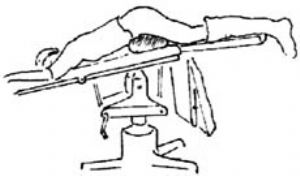 |
| 图2 俯卧位 |
1.体位及消毒 取截石位,暴露困难者可取俯卧位(图2)。常规消毒外阴及阴道。
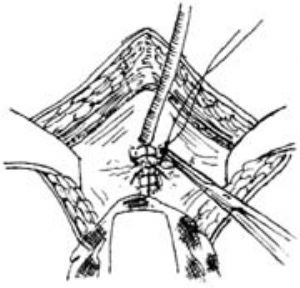
2.暴露术野 将小阴唇缝合固定在大阴唇外侧皮肤上,以阴道拉钩暴露瘘孔,用宫颈钳牵引宫颈,用金属导尿管探查瘘孔,了解其大小、部位、数目及有无瘢痕(图3)。
 |  |
| 图3 探查瘘孔 | 图4 切口 |
3.切口 于尿道口下方,沿中线切开阴道前壁,切口深度不超过达粘膜层为度(约0.3cm)。沿瘘孔边缘作环形切口,并沿阴道前壁中线向上下延长(图4)。
4.分离阴道壁 沿切口于阴道壁与膀胱壁间隙进行分离(图5),分离宽度约2cm,牵拉阴道壁暴露瘘孔和膀胱壁(图6)。
 |
| 图7 修剪瘘孔周围疤痕 |
5.瘘孔边缘处理 一般孔缘不需修剪,因修剪后瘘孔变大,增加缝合张力。但如果组织有富余,且瘢痕硬而多,可作适当修剪(图7)。
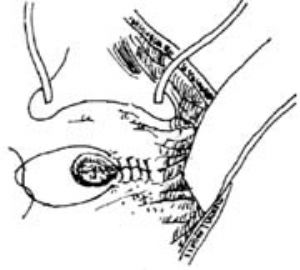
⑴第一层缝合 采用减少张力的横行褥式缝合,针距约0.5cm。仅缝肌肉和筋膜层,而不穿过膀胱粘膜以免术后发生缝线结石(图8A、图8B)。
⑵第二层缝合 仍采用间断褥式缝合,缝合缘距第一层约0.5cm,缝针应与第一层缝针错开(图9)。
⑶第三层缝合 间断缝合阴道壁。缝合方向与膀胱缝合方向垂直或平行均可,以张力小为宜(图10)。如阴道粘膜张力较大,亦可开放不缝合。
7.试漏 完成第二层缝合后,以美蓝稀释液60~100ml注入膀胱,速度要慢,以免压力大使液体漏出。如有漏液者,相应位置再加缝针。
8.阴道内置纱条 术毕留置导尿管,阴道塞纱条。术中出血较多者,应在手术结束时即用无菌生理盐水将膀胱冲洗干净。
高位阴道闭合术主要用于子宫切除后,阴道残端的高位膀胱阴道瘘。
1.切除瘘孔周围的阴道粘膜 距瘘孔边缘约1~2cm,环形切开阴道粘膜,剥离瘘孔周围粘膜至瘘缘切除之(图11)。
2.缝合阴道前后壁 将阴道前后壁对合间断缝合,有时需再缝一层加固(图12)。
5.6 常见失误分析
1.组织缝合张力大 为减少缝合瘘孔时的张力,必须将瘘区的膀胱壁分离,使切口缘疏松。但过多地分离膀胱壁组织,会影响血供,导致缝合口愈合不良。一般采用双层缝合膀胱壁,如双层缝合张力过大,则可缝一层。此外,可将阴道壁粘膜缝合切口线与膀胱的缝合线垂直以减少张力。
2.缝合口血供不良 除采用减张褥式内翻缝合外,还应注意瘘口的缝合针距不能过密,缝线不能拉得过紧。
5.7 术后处理
1.保持尿液引流通畅,留置导尿管10~14天 期间如发现阻塞,应尽快用生理盐水或1‰呋喃西林冲洗尿管,必要时更换尿管。拔尿管后第1天,应嘱病人每2小时排尿一次,因排尿间隔时间过长,可致尿潴留,易使伤口裂开。
2.冲洗膀胱 术后一般不需冲洗膀胱。但应输液3~5天,之后嘱病人多饮水,保持较多尿量。有尿道膀胱感染者,以1/4000呋喃西林500~1000ml冲洗膀胱。
4.抗感染 术后3~5天应用抗生素,同时口服小苏打0.3~0.5g,每日3次,以碱化尿液。
7.漏尿的处理 若术后2~8天发现漏尿,嘱患者向无瘘孔侧侧卧位,抗炎治疗,保持尿管通畅,延长留置尿管时间至18~20天,部分患者漏尿可渐消失。
8.其它注意事项 术后3个月内不宜用窥器行阴道检查,并禁止性生活,尤其是行高位阴道闭合术者,以免创面撕裂。术后如妊娠,须行剖宫产,以免已修复的瘘孔再次破裂。
6 经腹修补术
6.1 适应证
1.高位膀胱阴道瘘。
2.瘘孔位于膀胱三角区。
6.2 麻醉方法
6.3 术前准备
6.4 手术步骤
2.暴露瘘孔。瘘孔在膀胱三角区近输尿管入口时,可插入输尿管导管,以确定输尿管膀胱壁,显露瘘孔。瘘孔在膀胱三角区近输尿管入口时,可插入输尿管导管,以确定输尿管位置,避免损伤。在瘘孔左右边缘的膀胱壁处,各缝一针线,便于牵引(图14)。
3.分离瘘孔 沿瘘孔边缘切开膀胱壁,在膀胱壁和阴道壁之间作潜行分离,距瘘孔缘约2cm(图15)。
4.切除瘘孔 沿瘘孔边缘剪去瘢痕组织(图16)。
5.缝合阴道壁 用可吸收线纵向全层间断缝合阴道壁(图17)。
6.缝合瘘口处膀胱壁 用可吸收线分两层横行间断褥式缝合膀胱肌层(图18)和粘膜(图19)。
7.缝合膀胱切口 膀胱壁切口用可吸收线,行间断或连续双层缝合,第一层缝合全层,第二层加固(图20)。
8.膀胱内置尿管 闭合膀胱壁切口前,置双腔导尿管于膀胱内(图21),自下腹壁引出。并在膀胱两侧放置引流条。
6.5 术后处理
同阴式膀胱阴道瘘修补术。