6 概述
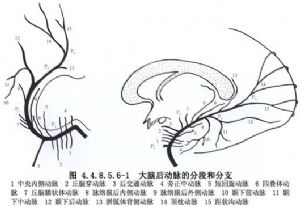
自1967年Yasargil和Donaghy开创颞浅动脉-大脑中动脉吻合术以治疗脑缺血疾病以后,各种形式的颅外-颅内动脉吻合术层出不穷,计有数10种之多,各有其优缺点。1982年Sundt首先报告这种手术方式。大脑后动脉解剖见图4.4.8.5.6-1。
11 手术步骤
1.取大隐静脉,长20~25cm。用肝素盐水冲洗干净后灌满,结扎所有分支,如有漏水即予修补。
2.于耳上颞部骨瓣开颅。注射甘露醇和放出脑脊液以便脑回缩。抬起颞叶直到小脑幕游离缘,切开环池的蛛网膜,即可看到大脑后动脉的第2段(P2)绕过大脑脚的外侧。选择长约1.5cm没有穿动脉发出的一段,作为受血动脉。
3.以下颌角为中点,沿胸锁乳突肌的前缘做斜切口,显露并分离出颈外动脉。
4.将大隐静脉的远端(足端)套在8号或10号橡皮导尿管端,用线扎紧,从头部切口经皮下隧道通穿到颈部切口,此隧道位于耳前方,在颧弓之外。经导尿管向静脉注入肝素盐水,静脉近端夹闭,使静脉内充满肝素盐水。
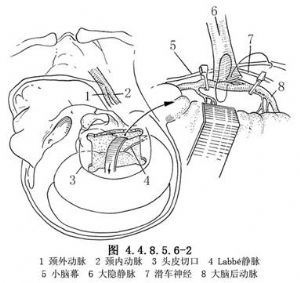
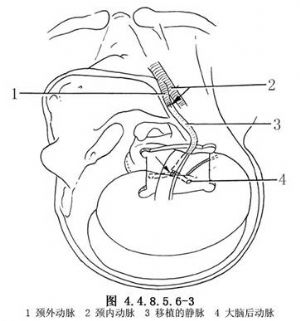
5.经静脉注入肝素4000~5000U。用两个无创动脉夹阻断大脑后动脉将作为吻合口处的近、远段,切开动脉壁,用8-0尼龙线将静脉与大脑后动脉做端-侧吻合。然后依次放开远、近段的动脉夹。此时血流被静脉内的单向活瓣阻挡,不逆流入静脉中。调整静脉的长度,使其能无张力但又不冗长地卧于颅中窝底(图4.4.8.5.6-2)。然后将静脉的远侧端(足端)与颈外动脉做端-端吻合或端-侧吻合(图4.4.8.5.6-3)。
12 术中注意要点
1.在吻合的全部过程中,静脉腔内必须充满肝素盐水,不容有空气进入,以免造成空气栓塞。
2.移植静脉通过骨窗边缘时有一个近于直角的转折,最易阻断血流,应咬成骨槽,尽量靠近颅底,避免扭曲和受压。
3.颞叶牵拉要轻柔,并避免撕断Labbé静脉。