5 结肠相关解剖
结肠长约1.5m,约为小肠的1/4。结肠外观上有4个特征,易与小肠鉴别:①结肠带:是结肠壁纵肌层集聚而成的3条纵带,自盲肠端至乙状结肠直肠交界处;②结肠袋:因结肠带较短而结肠较长,引起肠壁皱缩成囊状;③脂肪垂(肠脂垂):是结肠的脏层腹膜下脂肪组织集聚而成,沿结肠带分布最多,在近端结肠较扁平,在乙状结肠则多呈带蒂状;④肠腔较大,肠壁较薄(图1.7.3.3-0-1)。结肠分为盲肠、升结肠、横结肠及乙状结肠等。结肠的功能主要是吸收水分和储存粪便(图1.7.3.3-0-2)。吸收作用以右半结肠为主,因其内容物为液体、半液体及软块样,故主要吸收水分、无机盐、气体、少量的糖和其他水溶性物质,但不能吸收蛋白质与脂肪。若右半结肠蠕动降低,则加强吸收能力;横结肠内若有硬的粪块,常导致便秘。左半结肠的内容物为软块、半软块或固体样,故仅能吸收少量的水分、盐和糖。若左半结肠肠蠕动增强,则降低吸收能力,常有腹泻或稀便。结肠黏膜仅能分泌黏液,使黏膜润滑,以利粪便通过。切除结肠后,吸收水分的功能逐渐由回肠所代替,故主要对切除结肠的任何部分,甚至全部,也不致造成永久性代谢障碍。


盲肠位于右髂窝,为升结肠的起始部,与回肠末端相接,在其后下端有盲管状的阑尾。回肠突入盲肠处的黏膜折成唇状为回盲瓣,它具有括约肌的作用,可防止肠内容物反流。盲肠全被腹膜所覆盖,故有一定的活动性。若活动范围过大,可形成移动性盲肠,并可发生扭转,也可进入疝囊中。升结肠是盲肠的延续,上至肝右叶的下方,向左弯成结肠肝曲,其移行于横结肠。升结肠前面及两侧有腹膜覆盖,位置比较固定。但后面以蜂窝组织与腹后壁自右肾和输尿管相隔。结肠肝曲内侧稍上方有十二指肠降部,在右半结肠切除时,切勿损伤十二指肠,特别是有粘连时更应注意。横结肠自结肠肝曲开始,向左在脾下极变成锐角,形成结肠脾曲,向下连接降结肠。横结肠全被腹膜所包裹,并形成横结肠系膜,同时借此系膜连于腹后壁。结肠脾曲的位置较高,上方与胰尾及脾相接近,在结肠切除时须注意对胰、脾的保护。同样,在脾破裂大出血及巨脾切除时,也应随时防止结肠脾曲的损伤。降结肠自结肠脾曲开始,向下至左髂嵴处与乙状结肠相接。降结肠与升结肠大致相同,只在前面和两侧被以腹膜。由于升、降结肠的后面均在腹膜之外,故在腹膜后有血肿存在时,须游离结肠探查其腹膜外部分,以免遗漏造成严重后果。乙状结肠起自左髂嵴,至第3骶椎上缘连于直肠。乙状结肠的系膜比较长,故活动性较大,可能成为肠扭转的诱因之一。
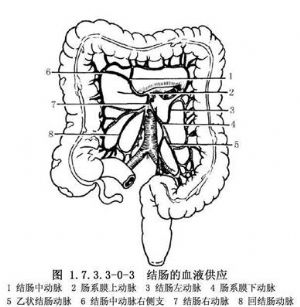
右半结肠的血液供应(图1.7.3.3-0-3)来自肠系膜上动脉分出的结肠中动脉的右侧支、结肠右动脉和回结肠动脉。约25%病人无结肠中动脉,而由结肠右动脉的一支代替,有的病人有两条结肠中动脉。横结肠的血液供应来自肠系膜上动脉的结肠中动脉。左半结肠血液来自肠系膜下动脉分出的结肠左动脉和乙状结肠动脉。静脉与动脉伴行,最终注入门静脉。有的结肠左动脉与结肠中动脉之间无吻合,也很少有边缘动脉,此处称Roilan点,手术时应加注意。淋巴管也与血管伴行,经过肠系膜上、下动脉根部淋巴管至腹主动脉旁淋巴结,最后注入胸导管。因此,在根治结肠癌时,须将该部结肠动脉所供应的整段肠管及其系膜全部切除。
6 概述
乙状结肠双腔造口术是常用的暂时性结肠造口术,其优点是:①手术操作简单、快速、无污染,可使左结肠完全减压。②造口关闭容易,闭合可在腹腔内,也可在腹腔外进行。③手术可用局麻或全麻,行小的横切口。④若胀气严重可立即穿刺减压,一般在2~3d切开,肠壁周围有粘连,肠液不会有漏入腹腔的危险。缺点同“横结肠双腔造口术”,造口较大,不易护理。
10 手术步骤
1.左下腹切口(相当于右侧的阑尾切口),长约5~7cm,“十”字形切开腹外斜肌腱膜,分离腹壁肌肉,切开腹膜,提出乙状结肠(图1.7.3.3-1)。

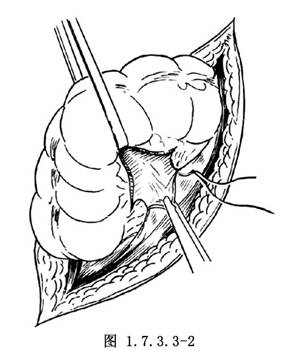
2.切开乙状结肠系膜约3cm宽,结扎止血,经此裂孔将腹膜缝合,并将结肠系膜及肠壁的脂肪垂缝于腹膜上(图1.7.3.3-2)。
3.最后再经裂孔将皮肤缝合数针,使远、近段肠襻分开(图1.7.3.3-3)。

4.肠襻下放置一玻璃棒。若腹胀不严重,3d后再纵行切开肠壁,10d左右横断肠管,剪除过多的肠壁,使成为两个分开的瘘口(图1.7.3.3-4)。
