7 概述
痔是直肠黏膜下和肛管皮肤下痔静脉丛瘀血、扩张和屈曲而形成的柔软静脉团。痔的病因并不完全了解,有静脉曲张学说、肛管狭窄学说及肛管衬垫下移学说,但以后者较盛行。多数学者认为痔是位于肛管和直肠的一种组织垫,称为肛管血管垫,简称“肛垫”,系出生后就存在的解剖现象,当肛垫松弛、肥大、出血或脱垂时,即产生痔的症状。肛垫由三部分组成:①静脉,或称静脉窦;②结缔组织;③附着肛管黏膜于肌肉壁上的平滑肌(又称Treitz肌)。结缔组织和平滑肌构成静脉窦的支持组织。正常情况下,肛垫疏松地附着在肌肉壁上,排便后借其自身的纤维收缩作用,缩回肛管。当肛垫充血或肥大时,即易受伤而出血,并可脱出于肛管外,肛垫充血的程度除受肛管压力影响(如便秘、妊娠等)外,还与激素、生化因素及情绪有关。
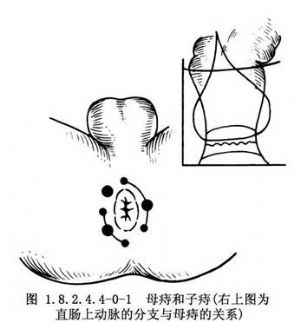
痔根据其所在部位不同分为三类:①内痔:表面有黏膜覆盖,位于齿线上方,由痔内静脉丛形成。常见于左侧正中、右前及右后三处,称原发性内痔(母痔)。继发性内痔有1~4个,常与右后及左正中母痔相连。右前母痔处静脉多不再分支,故常为单个发生,而无子痔并发(图1.8.2.4.4-0-1)。②外痔:表面由皮肤覆盖,位于齿线下方,由痔外静脉丛形成。常见的有血栓性外痔、结缔组织外痔(皮赘)、静脉曲张外痔及炎性外痔。③混合痔:在齿线附近,为皮肤黏膜交界组织覆盖,由痔内静脉和痔外静脉丛之间彼此吻合相通的静脉所形成。有内痔和外痔两种特性。
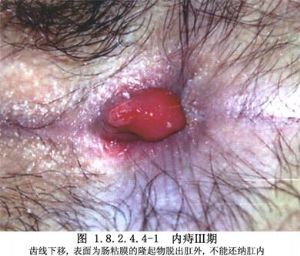
内痔分4期。第1期:无明显自觉症状,仅于排便时出现带血、滴血或喷血现象,出血较多。痔块不脱出肛门外。肛门镜检查,在齿线上是直肠柱扩大,呈结节状突起。第2期:排便时间歇性带血,滴血或喷血,出血中等。排便时痔块脱出肛门外,排便后自行还纳。第3期:排便时内痔脱出,或在劳累后、步行过久、咳嗽时脱出。内痔脱出后不能自行还纳,必须用手托入或卧床休息后方可还纳。出血少。第4期:痔块长期在肛门外,不能还纳或还纳后又立即脱出。痔发展到后三期多成混合痔,因脱出痔块较大,已涉及痔内、外静脉丛并表面为直肠黏膜和肛管皮肤所覆盖。因此,混合痔是痔不断加重的后果。
10 术前准备
1.口服肠道抗菌药物1d,如磺胺脒、新霉素、琥珀酰胺噻唑等。
3.术前1d给流质。
4.清洁灌肠极为重要。
5.备特制软木塞数个,其直径为2~3.5cm,各为8~12cm长,中装有金属捏柄。大头针20~30枚。若无软木塞可用纱布卷代替。
12 手术步骤
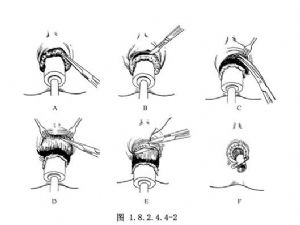
1.麻醉后扩张肛管,使痔完全脱出。选一口径与扩张后肛管相适应的特制软木塞,涂滑润剂后塞入直肠内,深约6~10cm。然后将软木塞渐次旋转拉出2~3cm,使全部环形痔随软木塞脱出,继用大针将整圈痔固定于软木塞上。固定点应在皮肤与黏膜交界线上方的黏膜部,每隔1cm固定一针(图1.8.2.4.4-2A)。
2.将软木塞稍向外拉紧,在皮肤与黏膜交界线和大头针之间环形切开黏膜(图1.8.2.4.4-2B)。
3.将痔块和直肠下端黏膜从括约肌表面分离开,一边分离,一边将软木塞稍向外拉,但切勿滑出肛门。同时将括约肌往上推开,使整个环形痔和直肠下端黏膜成为一圆筒状被分离出来(图1.8.2.4.4-2C)。
4.在痔块黏膜上1cm处,再用大头针将黏膜固定在软木塞上(图1.8.2.4.4-2D)。
5.在上排大头针的下方约0.5~1cm处,逐步环形切断直肠下端黏膜,边切边用3-0号铬制肠线间断缝合上下侧的黏膜切缘,并逐一拔去上排大头针。缝合完毕,将软木塞连同全部痔块组织和下排大头针一起取出。如有出血,可在黏膜切缘处加缝数针(图1.8.2.4.4-2E)。
6.最后在直肠内放一包有油纱布的橡皮管,外端用安全针固定,再加纱布包扎(图1.8.2.4.4-2F)。