4 别名
扁桃体癌切除术;operation of tmalignant tumor or tonsil
5 分类
耳鼻喉科/咽手术/其他手术
7 概述
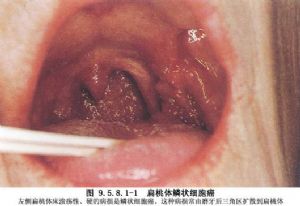
扁桃体恶性肿瘤在口咽部恶性肿瘤中最为多见。国外扁桃体癌占全身癌瘤约1.5%~3%,约占整个咽部肿瘤的1/5;国内报道扁桃体恶性肿瘤较少,约占全身恶性肿瘤的0.2%~0.5%,占咽部恶性肿瘤的9.7%。国外文献报道,扁桃体恶性肿瘤几乎90%以上为角化或非角化的鳞状细胞癌;国内报道扁桃体恶性肿瘤中以鳞癌较为多见。国内外文献报道来自咽淋巴环的肉瘤16%~40%来源于扁桃体,其中以网织细胞肉瘤和淋巴肉瘤多见,两者之比为5∶1。两侧扁桃体同时患病者约为5%~25%。癌肿通常发生在扁桃体上极附近,易发生溃疡,主要向上、向内扩展到舌根,颈淋巴结转移较为多见,转移率为50%~84.2%。二腹肌淋巴结是扁桃体癌最常见的转移部位,占20%~50%。扁桃体恶性肿瘤过去多以放疗为主,目前,多数学者主张综合治疗。手术治疗除适用于早期,未超出扁桃窝的扁桃体癌外,还适用于对放疗不敏感的扁桃体癌瘤,以及原发灶中等大小,并伴有颈淋巴结转移的扁桃体恶性肿瘤。手术途径可分为三种:①经口腔切除:主要用于比较表浅和较小的扁桃体原发癌瘤;②经咽侧切开:适用于累及软腭或舌根的扁桃体恶性肿瘤,可以单独进行,也可与颈淋巴结清扫术同时进行;③联合径路:包括下颌骨部分切除,咽侧切开和经口腔切除,适用于中等大小或范围较大的扁桃体恶性肿瘤。Whicker与Marks(1985)报道扁桃体癌手术治疗的5年生存率达48%;放疗和手术综合治疗的5年生存率,目前可达53%~67%;有淋巴结转移的病人,其生存率约30%左右(图9.5.8.1-1,9.5.8.1-2)。

10 术前准备
1.明确病理分类。除按全麻手术要求常规检查外,还应反复检查咽部,做间接喉镜、纤维喉镜检查、梨状窝的X线片。有条件者应做咽喉部CT扫描,明确切除范围,充分估计术中可能出现的情况,做好相应准备。
2.保持口腔卫生,如有残根、牙周炎等,要适当治疗,防止感染向下蔓延。术前3d开始用0.02%呋喃西林溶液漱口,并应用抗生素。
3.按常规准备颈部及胸部皮肤,并按全麻给术前用药。
4.术前应向病人及其家属说明手术目的,主要过程及可能的后果。
12 手术步骤
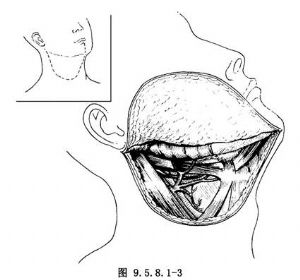
12.1 1.切口及翻开皮瓣
正中全层切开下唇经颏部至颏下,弧形转向患侧颈部,向后止于患侧乳突。可视颈淋巴结清扫的范围,增加中下颈侧辅助切口。须全颈淋巴结清扫者,切口可向下延过锁骨至胸上部。在颈阔肌下翻开皮瓣,于下颌角前方结扎,切断面动、静脉,在其深层分离可避免损伤面神经下颌缘支(图9.5.8.1-3)。
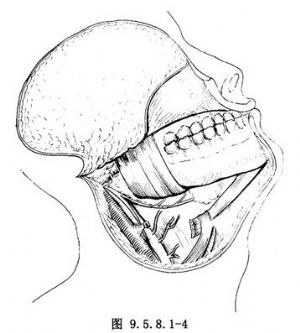
12.2 2.颈淋巴结清扫及重要神经血管显露
向上牵开颈部软组织瓣,口内切开患侧下颌颊龈沟黏膜,翻开下唇及颊部软组织瓣,分离暴露下颌骨体及下颌支前部。切断茎突舌骨肌和二腹肌后腹,牵开胸锁乳突肌,分离显露颈外静脉,颈外动脉及舌下神经。若颈部无转移灶则行功能性颈淋巴结清扫术,如有转移灶,包块较小且和颈动脉鞘及颈内静脉无明显粘连者,可以保留颈内静脉,倘若粘连较重、则须进行根治性颈淋巴清扫术(图9.5.8.1-4)。
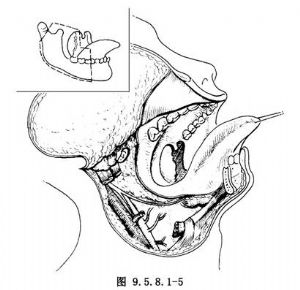
12.3 3.切断下颌骨,显露扁桃体肿瘤
拔除患侧下颌第1、2磨牙,锯断此处牙槽骨,向后锯断下颌支,沿下颌内侧向后锐性分离、联合颈部术野向上分离,保护颈内动脉,舌动脉和舌下神经。在咽缩肌表面分离,显露扁桃体肿瘤(图9.5.8.1-5)。
12.4 4.切除肿瘤
直视下在扁桃体肿瘤外1.0~1.5cm边界处切除肿瘤及受累的软腭和腭弓。必要时也可切除部分舌根,如怀疑会厌受累可于舌骨大角处进入咽腔侧壁,根据情况决定是否切除会厌(图9.5.8.1-6)。
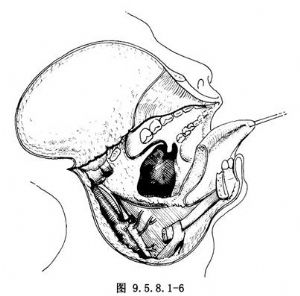
12.5 5.修复创面
制作胸大肌皮瓣,经锁骨下隧道植入手术创伤区,修复术区创面,边缘缝合时,要带黏膜下组织及肌肉组织,以防术后创缘裂开。冲洗术腔,放置引流条(图9.5.8.1-7)。
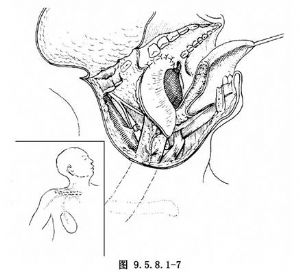
12.6 6.缝合切口
回转面颊部及颈部软组织瓣,对位、分层缝合切口(图9.5.8.1-8)。
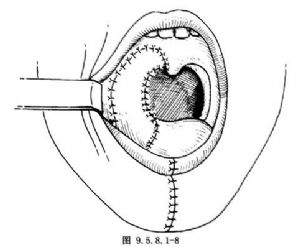
13 术中注意要点
1.首次手术是治愈的关键,因此,切除原发灶必须完全彻底,有安全界限。
2.切除肿瘤及颈淋巴结清扫时,要注意保护颈内动脉,舌动脉和舌下神经。
3.在分离和切除肿瘤时,创面较易出血,止血要彻底,并酌情输全血。