5 概述
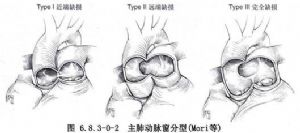
主-肺动脉间隔缺损又叫主动脉-肺动脉瘘,主动脉-肺动脉窗等,是一种极为少见的心血管畸形,占先天性心脏病0.3%~1%。此病是由于胚胎期动脉干分隔为主动脉和肺动脉的过程不完全,在升主动脉和肺动脉之间留下之缺陷,而形成此间隔缺损。此类缺损可发生于升主动脉和肺动脉之间的任何部位。Mori等1978年将主-肺动脉间隔缺损分为三型。Ⅰ型:主-肺动脉间隔近端缺损,相当于半月瓣环上方位置;Ⅱ型:主-肺动脉间隔远端缺损,在升主动脉远侧与肺动脉交通;Ⅲ型:主-肺动脉间隔完全缺损。此外,在临床报道中还有一型更少见的,位于右肺动脉开口水平的主动脉-肺动脉间隔缺损,此类缺损一般开口于升主动脉后壁。缺损口径大小不等,可从数毫米至6cm,一般在2cm左右,缺损呈椭圆形。常合并动脉导管未闭、房间隔缺损、室间隔缺损、冠状动脉异常、右位主动脉弓、法洛四联症等心血管畸形(图6.8.3-0-1~6.8.3-0-3)。
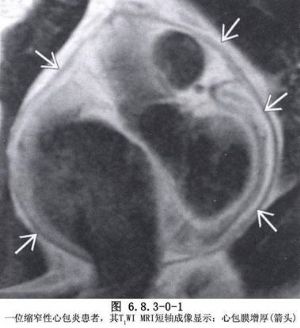

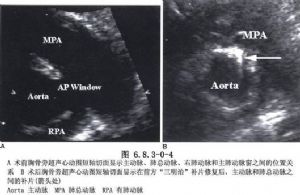
主-肺动脉间隔缺损和动脉导管未闭相似,但血液是从升主动脉经过缺损到肺动脉干所形成左向右分流,由于缺损口径往往比动脉导管未闭大,所以分流量大,肺动脉血流显著增多,产生动力性肺动脉高压,如不早期手术,则肺小动脉内膜增厚、中层肌肉纤维增生,管腔变小等病变,形成阻力性肺动脉高压。右肺动脉起源于主动脉开口的病例,可出现左侧肺高压,这种引起对侧肺高压原因尚不清楚,有认为与反射机制有关。临床上类似于动脉导管未闭,但症状出现较早、较重,发展较快。可由二维超声心动图、心导管和逆行主动脉造影检查确定诊断(图6.8.3-0-4A、B)。
8 术前准备
术前除了按一般体外循环心脏直视手术常规准备外,特别注意以下几点:
1.术前要通过二维超声心动图,心血管造影确定诊断,尤其要注意与动脉导管未闭,高位室间隔缺损伴主动脉瓣关闭不全,主动脉窦瘤破裂和冠状动、静脉瘘相鉴别。并注意合并其他心血管畸形。
10 手术步骤
按常规建立体外循环及保护心肌。在主-肺动脉间隔缺损上方阻断主动脉,心搏停止后切开缺损前壁,探查缺损情况。若缺损小,可直接缝合时,进一步将缺损离断。当剪开后壁时应注意看清冠状动脉解剖位置,避免损伤(图6.8.3-1)。用无创缝线分别双层连续缝合主动脉壁和肺动脉壁上的缺口(图6.8.3-2)。


当缺损位置较低,经缺损前壁切口单纯缝合时往往容易损伤冠状血管。缺损较大时则不宜采用单纯缝合手术方法。为此1978年Johansson提出经缺损前壁切口应用补片修补主-肺动脉间隔缺损方法。此法仅切开缺损前壁,其余操作与经主动脉途径使用补片修补方法基本一样,但当缝合到补片前缘时可将主动脉和肺动脉两侧切缘与补片一道作连续缝合(图6.8.3-3)。
