7 概述
带血管髂骨种植体一期植入下颌骨缺损修复术用于下颌骨缺损种植体义齿修复治疗。 因为肿瘤切除或外伤造成下颌骨缺损,多年来虽能通过骨移植或代用品植入来恢复下颌骨的连续性及一定的外形,但咀嚼功能的恢复是难以解决的。因为植骨或代用品移植后,不易恢复一定形态和体积的牙槽嵴,因此也就不能达到义齿的固位。近20年来由于牙种植体的发展,为此类病人义齿修复提供了可靠的途径。即在植骨后12个月进行人工牙根种植,再过6个月进行第二次手术,安装基台,完成种植义齿修复;有学者采用带血管的骨移植,同时植入人工牙根,6个月后完成第二次手术及种植义齿修复,从而缩短了疗程。
8 适应症
1.因肿瘤或外伤等原因造成一侧或双侧下颌骨体部缺损者。传统的方法是在植骨后以活动义齿修复,但由于此类病人局部植骨区不具备牙槽嵴形态,固位极差,因而不能达到义齿的功能恢复。采用带血管的髂骨植骨,同时植入种植体,3~6个月后即可完成固定种植义齿,较好地解决了咀嚼功能的恢复。
10 术前准备
1.准确地测量下颌骨缺损的部位、范围及大小,如为肿瘤,应确定切除范围。可通过X线片或CT等判断。
3.准备好术后植骨固定装置 如不锈钢钢丝、微型钢板螺钉,部分截骨要备好余留牙上下颌小环结扎或带钩牙弓夹板颌间固定。
12 手术步骤
以双侧下颌骨体部肿瘤切除为例,下颌骨部分切除手术步骤详见“一侧下颌骨切除术”。
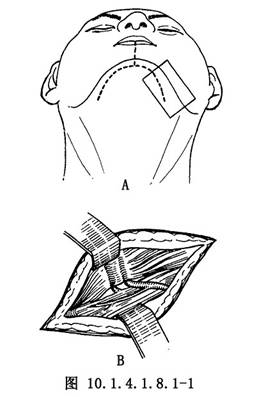
12.1 1.切口
颌下一颏下一颌下及下唇正中切口,切开皮肤、皮下及颈阔肌,在双侧嚼肌前缘,分离解剖出面动脉及面前静脉;受区侧结扎面动脉及面前静脉的远心端,近心端上阻血夹,切断该动、静脉备用;另一侧常规结扎切断面动脉及面前静脉(图10.1.4.1.8.1-1)。
12.2 2.翻瓣
分离面动脉后沿颈深筋膜即颌下腺包膜浅面向上剥离至下颌骨下缘,小心保护面神经下颌缘支,切开骨膜,沿骨面翻起软组织瓣,在第1、2前磨牙下方分离解剖颏神经血管束,并将其结扎切断。暴露下颌骨骨面及肿瘤。
12.3 3.截骨
显露肿瘤,在其边界外安全缘截骨,即先拔除截骨线上的牙齿,沿该拔牙窝舌侧,用细长骨膜剥离器沿骨面分离舌侧,并分别从颊舌侧引入钢丝锯,逐一截断两侧下颌体(图10.1.4.1.8.1-2)。

12.4 4.截除下颌骨及肿瘤
切开肿瘤区唇、舌侧牙龈,切断下颌骨内侧附丽的颏舌肌、颏舌骨肌及部分下颌舌骨肌,并分别缝扎。去除下颌骨及肿瘤。
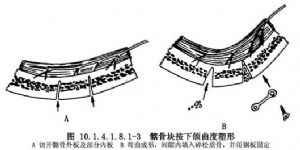
12.5 5.髂骨块塑形
切取的髂骨一般呈弧形,与马蹄形下颌骨体部不符,应根据病人原下颌骨体的弧度塑形。带旋髂深血管的髂骨(其切取术详见“吻合血管的髂骨肌皮瓣游离移植下颌骨重建术”)要求肌肉血管蒂在舌侧,塑形时可从移植髂骨块唇侧作两处纵行切开,只切至骨内板(图10.1.4.1.8.1-3),切勿全层切透,以免损伤血管蒂。塑形后用弧度一致的微型钢板固定,骨缝隙中植入碎松质骨。
12.6 6.植骨及种植体植入
将髂骨块移至下颌骨缺损区,首先行供、受区血管吻合,即旋髂深静脉与面前静脉;旋髂深动脉与面动脉用9-0尼龙线行端对端吻合。小血管吻合后应立即观察植骨块有无渗血,并用骨蜡止血,还应检查肌肉蒂有无出血,对其所有出血点均应彻底结扎止血。然后在下颌骨两断端及植骨块两端,用高速钻钻孔,以钢丝穿过,但不要固定,只试行就位,并测量上下颌并系是否正常,同时设计好种植体植入的位置。一般植入4枚种植体固位钉,并尽量平均分布(图10.1.4.1.8.1-4)。

随后将植骨块移开,逐一植入种植体固位钉,种植步骤详见“螺旋状种植体植入术”。
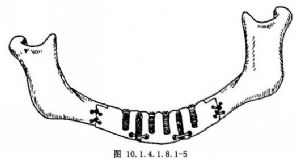
12.7 7.植骨块固定
种植体植入后,彻底冲洗伤口。口腔黏骨膜创缘相对缝合,并需作黏膜下骨膜双重缝合,以便严密关闭口腔伤口。随即将植骨块就位。拧紧钢丝,固定(图10.1.4.1.8.1-5)。
12.8 8.缝合关闭伤口
彻底冲洗伤口,去净骨屑及异物,分层缝合骨膜、皮下及皮肤,创内放置橡皮半管引流(图10.1.4.1.8.1-6)。

13 术中注意要点
1.口腔黏膜伤口应严密关闭,至少应作黏膜及黏膜下双重缝合,以免术后与口腔相通而导致感染。
2.植骨块塑形切勿损伤肌肉蒂血管,而且此操作尽量要快,以便缩短骨块离体缺血时间。
3.植骨块周围软组织因不能作包绕缝合,颌下分层缝合伤口尽量要消灭无效腔。
 关系。
关系。