4 别名
operations of tethered cord syndrome;终丝牵张综合征的手术;operations of tight terminal filum syndrome;神经管缺损的手术
7 概述
脊髓栓系综合征(tethered spinal cord syndrome),又称终丝牵张综合征(tight terminal filum syndrome)是一种神经轴先天性畸形。其病理变化主要为终丝增粗并张力增高,牵拉脊髓圆锥下移,引起神经功能障碍,常合并硬脊膜内(外)脂肪瘤。儿童脊髓圆锥低于L2平面被认为有脊髓栓系。其主要表现为:可出现上运动神经元性瘫痪,亦可表现为下运动神经元性瘫痪,下肢及鞍区感觉减退,多伴有大小便控制功能差。1975年Anderson及1976年Hoffman和Hendrick等分别报道脊髓栓系综合征的临床特征、诊断和手术疗效。1981年Yamada等研制成功终丝牵张的实验模型,观察到腰骶部神经细胞发生代谢障碍,出现进行性的神经功能缺损。若及时解除终丝对圆锥的牵拉,可改善代谢,促进神经功能的恢复。由于实验模型的成功,使该综合征的发病机制得以阐明。本病可见于新生儿~21岁,5~10岁和10~15岁两组病人占大多数。无明显性别差异。手术的目的是切断终丝,释放终丝对圆锥的牵拉,恢复脊髓的活动度,切除伴发的硬脊膜内(外)脂肪瘤,解除对圆锥和马尾神经的压迫,达到神经功能的恢复。本病与其他先天性畸形疾患一样,若能早期诊断,及时治疗,疗效一般良好。诊断较迟的病例,通过手术治疗,也能阻止下肢运动功能障碍和排尿障碍的进一步发展。术后,绝大部分病人的疼痛(包括脊柱侧弯性疼痛)消失或减轻。75%病人在矫形外科治疗的配合下,下肢运动功能障碍显著好转。25%病人因诊治过晚,术后症状无明显进步。大部分病人感觉功能异常好转或恢复,皮肤慢性溃疡部分愈合。排尿障碍显著改善,可部分或全部恢复膀胱括约肌功能。
10 术前准备
1.影像学检查 通过X线、CT或MRI检查正侧位,确定脊髓栓系综合征的诊断或合并畸形。
2.电生理学检查 可做肌电图或脊髓诱发电位检查,以了解有无脊髓神经损伤,并作为手术后观察损伤恢复程度的对照。
4.术前定位 术前一天做临床定位,以求术中入路准确无误。
12 手术步骤
12.1 1.切口
腰骶后正中切口。
12.2 2.显露
分层切开皮肤、皮下组织、深筋膜和棘上韧带,向棘突两侧剥离并牵开椎旁肌。显露并做L4、L5或S1的椎板切除术,暴露硬脊膜。如有潜毛窦,先予以游离,追索至椎板裂及至硬脊膜,然后再切除。将病变区之瘢痕、软骨、异常骨质、嵌入之肌肉、增厚的黄韧带和粘连带切除,解除对硬脊膜囊与脊髓的压迫。
12.3 3.显露外终丝并予切断
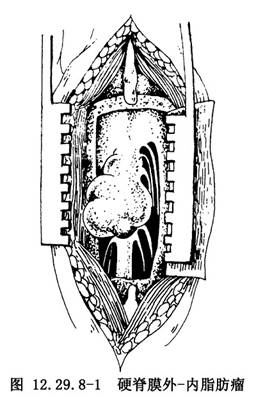
椎板切除常须达到骶下段,以便显露外终丝。终丝常变粗,纤维性变,或有脂肪沉积,甚至形成脂肪瘤,或有纤维瘤。游离之后,予以电凝,切断终丝,将合并之脂肪瘤或纤维瘤予以切除(图12.29.8-1)。
12.4 4.硬脊膜切开探查
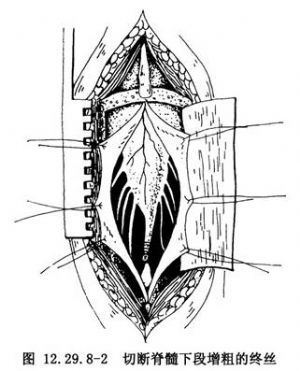
不是每一例都需要切开硬脊膜探查。发现瘢痕、粘连带引向脊膜内或疑有合并肿瘤者,则必须切开硬脊膜,探查脊髓与神经根。手术宜在手术显微镜下进行。切开硬脊膜时,注意其下的神经组织。对脊髓、神经之间及与硬脊膜之紧密粘连,用锐刀或显微手术剪切开,不做钝性分离,以免挫伤神经组织。将所见到的粘连一一予以切开,达到使神经组织充分游离。内终丝如有牵张,亦予切断(图12.29.8-2)。
12.5 5.间断或连续缝合硬脊膜
用丝线严密缝合硬脊膜。硬脊膜缺损可用自体阔筋膜或同种异体硬脑膜修补,并用人血浆纤维素或其他组织固定,防止产生假性脊膜膨出。
12.6 6.缝合
13 术中注意要点
1.最重要的是查明病理状况,确实做到能够解除脊髓栓系与受压状态。
2.必须对终丝确认,并分开与之并行的骶神经细支,避免损伤。常有终丝动脉与内终丝伴行,注意电凝止血。
3.部分病例的终丝外观不增粗,但圆锥下移,终丝有较大的牵拉张力。借助于监护仪器,可在电视屏上显示马尾神经的刺激反应,观察肛门括约肌的功能,以利鉴别马尾神经和终丝。
4.若伴发硬脊膜内、外脂肪瘤,可一并分离切除肿瘤。对较大的脂肪瘤,可先用超声外科吸引器做脂肪瘤内减压,再用显微剥离子分离脂肪瘤和圆锥、马尾神经的粘连,尽可能切除肿瘤,不损伤神经组织。若硬脊膜内脂肪瘤与脊髓圆锥、马尾神经紧密粘连,可做脂肪瘤部分切除术。