6 概述
胆囊空肠吻合术用于胆肠内引流手术。 用于治疗胆道梗阻的胆肠内引流术是胆道外科中常用的手术,常用以治疗胆道的良性的和恶性的梗阻,并且常是一些胆道和胰腺手术的组成部分。我国的原发性胆管结石及胆道感染较为常见,因而胆肠吻合术在我国胆道外科中应用更为常见。胆肠吻合术包括自肝内胆管、胆囊、胆总管等部位与肠道的吻合,而在肠道方面,则有应用十二指肠或空肠之分,然亦有使用回盲部与胆管吻合的尝试,但这仅限于极个别的例子。从广义上说,Oddi括约肌切开成形术也是胆肠吻合术的一个内容。如何做好胆肠吻合术,在国内得到很多作者的重视,因而近年来对不同类型的胆肠吻合术的讨论甚为活跃,各种新设计的手术方法亦屡见报道。然而评定一种新的胆肠吻合术式的价值,常是较为困难的,由于胆肠吻合往往只是整个手术的一个组成部分,并且手术方法的选择标准常因人而异,而长期观察的结果又往往受到原发病的影响。
9 术前准备
4.纠正常有的低钾和低钠等电解质紊乱。
5.对因进食量过少有明显营养不良者,术前1周开始静脉内补充营养,输全血及血浆以纠正贫血及低蛋白血症。
6.对有梗阻性黄疸病人,术前1周口服胆盐制剂,以减少肠道内细菌滋生。
8.应用预防性抗生素。
9.血清胆红素>171μmol/L的病人,身体情况尚适宜手术者,不强调常规使用术前经肝穿刺胆管引流(PTBD)以降低黄疸,若已行PTBD者,应特别注意由于大量的胆汁丧失可能引起的电解质紊乱,一般在引流后2~3周施行手术,注意预防由PTBD所引起的胆道感染。经皮经肝胆囊穿刺引流亦可以达到相同的目的。在条件具备的情况下,可行术前经内镜置管引流,通过胆总管开口放入一较粗的特制的内置引流管至梗阻的上方,可使病人情况较快改善。
10.术前放置胃肠减压管。
11 手术步骤
2.进入腹腔后注意原发肿瘤的位置及其与胆管及胆囊的关系。注意有无原发肿瘤的腹腔内淋巴结、腹膜及脏器表面、大网膜、肝脏等脏器的转移。若原计划为二期手术,应注意是否有行彻底手术的可能,但应避免解剖检查,以免增加粘连,影响下次手术。
3.当决定做胆囊空肠吻合术时,除做肝门区的检查外,可向胆囊内穿刺,部分抽除其中黏稠的胆汁。当胆囊管通畅时,抽出的胆囊胆汁呈黑绿色、黏稠,抽出部分胆汁后,胆总管的张力有下降。如果抽出的胆汁呈无色,常提示胆囊管有阻塞,宜改做胆总管空肠吻合术。
4.胆囊空肠吻合术有Roux-en-Y空肠胆囊吻合、襻式空肠胆囊吻合;在胆囊方面则有附加或不附加胆囊胆管吻合。
(1)Roux-en-y胆囊空肠吻合术:提起横结肠,在小肠系膜根部左侧找到上端空肠,并在直视下看清空肠上端与Treitz韧带的关系,防止发生将回肠下端误当作为空肠上端的错误。在离Treitz韧带约15cm处切断空肠,远端空肠缝合关闭,在横结肠前向上拉至胆囊处。空肠襻处理的注意事项见胆总管空肠吻合术。
在空肠断端的对肠系膜侧与胆囊底部的少血管区以细丝线间断缝合对拢,我们一般用胆囊与空肠侧-侧吻合而甚少采用空肠的端与胆囊吻合。缝合完毕后,切开胆囊及空肠的相应部位,胆囊壁上的出血应妥善结扎或缝扎,特别是当胆囊肿大,胆囊壁上血管充血、扩张时。将空肠与胆囊做黏膜对黏膜的间断全层缝合。在切开胆囊腔之后,应吸尽胆囊内积存的胆汁,并在加压胆总管时可见有胆汁排出,说明胆囊管是通畅的。
当胆囊极为肿大膨胀时,位置一般较低,并可位于十二指肠和横结肠的前上方,因而多采用结肠前胆囊空肠吻合术。Roux-en-Y肠襻的肠系膜缘应与横结肠系膜妥善缝合,以关闭两者间的空隙。结肠前吻合对组织结构的扰乱较少,故有利于二期手术的施行(图1.11.8.1-1)。

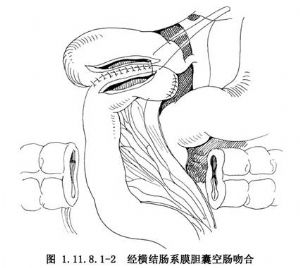
当横结肠系膜比较长而游离时,从技术上考虑,有时亦用经横结肠系细膜的途径吻合(图1.11.8.1-2)。
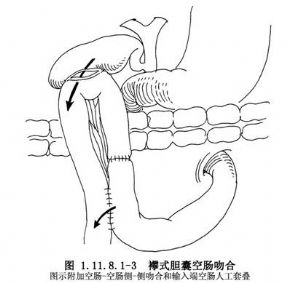
(2)胆囊空肠襻式吻合术:利用空肠襻做空肠与胆囊的侧-侧吻合,手术方法简单,多用于晚期的胰头癌病人不宜做过多的手术处理时。为了防止肠内容流入胆囊及胆管内引起感染,所以均需做空肠两端的侧-侧吻合,并将上行性之肠襻在靠近侧-侧吻合处结扎或做一套叠瓣(图1.11.8.1-3)。此法虽较简单,因为能引起逆行性胆道感染,所以并不常用。
胆囊空肠吻合术的晚期并发症常是因胆管肿瘤的发展或长期的慢性炎症改变而致胆囊管阻塞,使引流失效并可致化脓性胆管炎。为了减少此晚期并发症的发生,可将胆囊颈部与相邻的扩张的肝总管吻合,使胆囊成为胆管与空肠间的间置物(图1.11.8.1-4)。
