6 概述
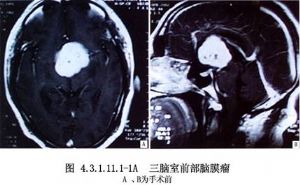
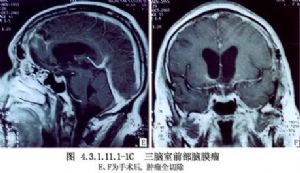
经额叶皮质入路是临床上最常用的手术入路,为Dandy 1933年首先报道,其主要优点是不损伤回流入矢状窦的皮质静脉,也不损伤胼周动脉。特别适于伴有脑室系统扩大的第三脑室肿瘤,以及肿瘤突入一侧侧脑室者(图4.3.1.11.1-1A~C)。

11 手术步骤
11.1 1.皮肤切口
一般在非优势半球侧额部做马蹄形切口,应置于中央前回之前,仅当肿瘤大部分扩延到优势半球侧脑室内时,切口才在优势半球侧。皮瓣基底在前方。
11.2 2.骨瓣
置于中线旁,后缘应达冠状缝后1~2cm,前后钻孔距离约8cm。中线不必显露矢状窦,外侧钻孔距中线约8cm,做方形骨瓣(图4.3.1.11.1-2),骨瓣向外侧翻转。

11.3 3.硬脑膜切开
硬脑膜瓣的基底在矢状窦侧,切开后向内侧翻,注意勿损伤回流入矢状窦的桥静脉。
11.4 4.皮质切口
在额中回中部,沿额中回走行方向。在中央前回前3cm处切开皮质约3~4cm(图4.3.1.11.1-3)。如必须在优势半球侧手术时,皮质切口应特别注意避开在额下回的语言运动区,术中也要覆盖盐水棉片,注意保护。切开皮质后最好做钝性分开白质,一般侧脑室多扩大,皮质变薄。排除脑室液后,易于达到侧脑室,如侧脑室不大,皮质切口应稍长些。有时需要多切除一些脑组织,用蛇形固定牵开器牵开切口,脑压板下放置棉片保护脑组织,进入前角后注意辨认脑室内的解剖标志,可见丘纹静脉、隔静脉及脉络丛集合于室间孔。穹窿及透明隔在前上方,丘脑在后下方,尾状核在外侧。此时,在扩大的室间孔处可见到肿瘤(图4.3.1.11.1-4)。


11.5 5.进入第三脑室
第三脑室肿瘤多伴有室间孔扩大,在侧脑室内辨清脑室内有关结构后,沿脉络丛及丘纹静脉即可找到扩大的室间孔,对第三脑室内一些囊性病变及粘连不重,出血不多的病变,经扩大的室间孔即可予以全切。但当室间孔不扩大或扩大尚不足以安全切除肿瘤时可在室间孔前上缘电凝,切断一侧穹窿柱,一般不引起记忆障碍,切口扩大到透明隔即进入第三脑室内(图4.3.1.11.1-5)。Tuve等(1997)对室间孔区静脉进行解剖学研究,发现隔静脉与大脑内静脉的汇合点有47.5%由正常的室间孔后缘向后移3~13mm(平均6mm),故需要时可由室间孔后缘,沿脉络裂向后切开,直到静脉汇合点,以扩大室间孔,然后处理第三脑室内肿瘤。

11.6 6.切除肿瘤
一旦进入第三脑室后,首先辨识肿瘤硬度及血管丰富情况,切开肿瘤被膜之前应行试验穿刺,囊性肿瘤在吸出囊液后,瘤体缩小,操作空间增加而利于进入剥离。硬质的肿瘤可做分块切除,软质的肿瘤可用吸引器或CUSA吸除,但一般多用取瘤钳,行囊内或肿瘤中心部切除。并根据肿瘤活检确定的性质及其与重要结构的粘连情况,以决定手术切除的多少。
颅咽管瘤突入第三脑室后,与下丘脑的关系密切,应于手术显微镜下操作,在不增加重要结构损伤的情况下切除瘤组织,对于与重要结构粘连严重者,不必勉强行全切除,防止增加手术死亡率及严重并发症。应以排出囊肿内容、缩小肿瘤体积、恢复脑脊液通路为目的。处理大型肿瘤时,在未能充分行瘤内容切除,获得足够操作间隙时,不要急于处理肿瘤基底部或过分牵拉,否则肿瘤深部血管撕裂出血,很难控制。脑膜瘤及脉络丛乳头状瘤起源于脉络丛,瘤蒂相对较小,这两种肿瘤通常都是可以完全切除的。而室管膜瘤则可起源于任何部位的室管膜,在寻找肿瘤基底部时应予注意。根据其基底部的宽窄和分界情况,决定应否全切。
胶样囊肿呈球形或卵圆形,直径约1~2cm,位于第三脑室顶部。但可充满整个第三脑室,附丽在脉络组织上,常使室间孔扩大。在打开囊壁后,吸出胶样内容多能完全摘除。但少数囊壁粘连于邻近结构剥离困难时,宁愿留下一小片囊壁而不必勉强切除。肿瘤切除后,用双极电凝彻底止血。
11.7 7.关颅
12 术中注意要点
除第三脑室手术的一般原则外,此入路的关键在额叶皮质切口要远离运动及语言功能区,第三脑室内操作要特别轻柔。损伤第三脑室壁,特别是下丘脑可造成严重后果。表现为体温调节、糖代谢、水电解质紊乱,血压下降,消化道出血,意识及呼吸障碍等。