3 基本信息
ICS 13.100
C 57
GBZ
中华人民共和国国家职业卫生标准GBZ 120—2020《核医学放射防护要求》(Requirements for radiological protection in nuclear medicine)由中华人民共和国国家卫生健康委员会于2020年10月26日发布,自2021年05月01日起实施。本标准代替 GBZ 120—2006 等。
4 标准发布通告
关于发布《放射工作人员健康要求及监护规范》等5项卫生健康标准的通告
现发布《放射工作人员健康要求及监护规范》等5项卫生健康标准,编号和名称如下:
标准编号 | 标准名称 | 代替标准编号 |
一、强制性国家职业卫生标准 | ||
放射工作人员健康要求及监护规范 | GBZ 98—2017、 GBZ 235—2011 | |
GBZ 101—2011 | ||
GBZ 120—2006、 GBZ 133—2009、 GBZ 134—2002、 GBZ 136—2000、 GBZ 178—2017、 WS 457—2014、 WS 533—2017、 部分代替GBZ 179—2006 | ||
放射治疗放射防护要求 | GBZ 121—2017、 GBZ 131—2017、 GBZ 161—2004、 GBZ/T 257—2014、 部分代替GBZ 126—2011、 部分代替GBZ 168—2005、 部分代替GBZ 179—2006 | |
二、强制性卫生行业标准 | ||
WS 76—2017、 WS 518—2017、 WS 520—2017、 WS 521—2017、 WS 522—2017、 WS 530—2017、 WS 581—2017 | ||
上述标准自2021年5月1日起施行,被代替标准同时废止,GBZ 126—2011、GBZ 168—2005、GBZ 179—2006已被全部代替。
特此通告。
国家卫生健康委
2020年10月26日
5 前言
根据《中华人民共和国职业病防治法》制定本标准。
本标准按照GB/T 1.1—2009给出的规则起草。
本标准代替GBZ 120—2006《临床核医学放射卫生防护标准》、GBZ 133—2009《医用放射性废物的卫生防护管理》、GBZ 134—2002《放射性核素敷贴治疗卫生防护标准》、GBZ 136—2002《生产和使用放射免疫分析试剂(盒)卫生防护标准》、GBZ 178—2017《粒籽源永久性植入治疗放射防护要求》、WS 457—2014 《医学与生物学实验室使用非密封放射性物质的放射卫生防护基本要求》、WS 533—2017《临床核医学患者防护要求》、GBZ 179—2006《医疗照射放射防护基本要求》的核医学部分。
本标准以GBZ 120—2006和WS 533—2017为主体,整合了核医学防护相关的标准。与上述标准相比,除编辑性修改外主要技术变化如下:
——增加了外购放射性药物活度抽样检测要求(见 4.1.1);
——增加了按人份分装药物活度偏差的要求(见 4.1.1);
——增加了核医学工作场所辅助用房的要求(见 5.1.3 和 5.1.4);
——增加了核医学工作场所平面布局设计原则和相关要求(见 5.1);
——对于核医学工作场所分类的内容,进行了整理,仅作为工作场所室内和装备结构的要求的判定条件,将其计算方法作为附录G给出,并对原标准中的相关资料和数据进行了修正 (见5.2.1,GBZ 120—2006 的 4.2~4.4) ;
——增加了核医学工作场所内放射性气溶胶浓度的控制要求(见 5.3 和附录 J 中的 J.2.3);
——增加了个人防护用品配备种类、数量、规格的要求;增加了辅助用品及场所洗消用品的配置要求(见 6.1);
——细化了近期核医学治疗患者死后尸检管理(见第 9 章,GBZ 120—2006 的 6.9);
——删除了气体废物管理的部分内容(见 GBZ 133—2009 的第 7 章);
——删除了放射性废物含有多种核素时判断的免管计算公式(见 GBZ 133—2009 的 4.5);
——删除了敷贴治疗正当化与最优化要求(见 GBZ 134—2002 的 8.1);
——删除了敷贴治疗时的方案设计、疗程分割等属于计划阶段的要求(见 GBZ 134—2002 的 8.4);
——删除了最大敷贴治疗面积的规定(见 GBZ 134—2002 的 8.12);
——删除了籽粒源活度测量方法(见 GBZ 178—2017 的附录 C);
——修改了敷贴器源面照射均匀度和源面空气吸收剂量率或参考点空气吸收剂量率的不确定度(见12.1.5,GBZ 134—2002 的 4.5));
——增加了131I 治疗放射防护要求(见第 10 章);
——增加了废弃敷贴器的处置要求(见 12.1.8);
——增加自制敷贴器的活度确定要求(见 12.2);
——增加了应急处理要求(见第 13 章);
——更新了核医学中患者或受检者接受剂量的估算方法(见附录 D);
本标准起草单位:中国疾病预防控制中心辐射防护与核安全医学所、中国医学科学院放射医学研究所、广东省职业病防治院、山东省医学科学院放射医学研究所、苏州大学、复旦大学放射医学研究所、中国医学科学院肿瘤医院、江苏省疾病预防控制中心、中国人民解放军总医院、中国医学科学院北京协和医院。
本标准主要起草人:安晶刚、张良安、邹剑明、罗素明、邓大平、涂彧、吴锦海、李海亮、耿继武、张震、耿建华、余宁乐、王进、陈英茂、李方、巴建涛。
本标准代替了GBZ 120—2006、GBZ 133—2009、GBZ 134—2002、GBZ 136—2002、GBZ 178—2017、WS 457—2014、WS 533—2017、GBZ 179—2006的核医学部分。
GBZ 120—2006的历次版本发布情况为:
——GB 16360—1996、GBZ 120—2002。
GBZ 133—2009的历次版本发布情况为:
——WS 2—1996、GBZ 133—2002。
GBZ 134—2002的历次版本发布情况为:
——WS 179—1999。
GBZ 136—2002的历次版本发布情况为:
——WS 181—1999。
GBZ 178—2017的历次版本发布情况为:
——GBZ 178—2006、GBZ 178—2014。
WS 533—2017的历次版本发布情况为:
——GB 16361—1996、GB 16361—2012。
6 标准正文
6.1 1 范围
本标准规定了医疗机构中核医学诊断、治疗、研究和放射性药物制备中有关人员以及工作场所的放射防护要求。
本标准适用于医疗机构开展核医学诊断、治疗、研究和放射性药物制备中使用放射性物质时的防护。
6.2 2 规范性引用文件
下列文件对于本文件的应用是必不可少的。凡是注日期的引用文件,仅注日期的版本适用于本文件。凡是不注日期的引用文件,其最新版本(包括所有的修改单)适用于本文件。
GB 2894 安全标志及其使用导则
GB/T 4835.1 辐射防护仪器 β、X和γ辐射周围和/或定向剂量当量(率)仪和/或监测仪 第1部分:便携式工作场所和环境测量仪与监测仪
GB/T 14056.1 表面污染测定第1部分:β发射体(Eβmax>0.15 MeV)和α发射体
GB/T 14318 辐射防护仪器 中子周围剂量当量(率)仪
GB 18871 电离辐射防护与辐射源安全基本标准
GBZ 128 职业性外照射个人监测规范
GBZ 129 职业性内照射个人监测规范
6.3 3 术语和定义
下列术语和定义适用于本文件。
3.1
控制区 controlled area
在辐射工作场所划分的一种区域,在这种区域内要求或可能要求采取专门的防护手段和安全措施,以便在正常工作条件下控制正常照射或防止污染扩散,以及防止潜在照射或限制其程度。
3.2
监督区 supervised area
在辐射工作场所中未指定作为控制区的一个规定区域,但就该区域而言,即使通常不需要采取非专门防护措施或安全手段,也要对职业照射情况不断进行审查。
3.3
衰变池 decay pool
用于收集、存储、排放放射性废液的容器,放射性废液在该容器中自然衰变。
3.4
敷贴治疗 applicator therapy
选择适当的放射性核素面状源作为敷贴器覆盖在患者病变部位的表面,照射一定时间,达到治疗目的的放射治疗方法。
3.5
放射性核素敷贴器 radionuclide applicator
将一定活度的放射性核素,制成具有不同形状和面积的面状源,作为敷贴治疗用的放射源,简称敷贴器或敷贴源。
3.6
植入枪 implant gun
3.7
定位模板 fixed pattern plate
3.8
植入针 implant needle
3.9
气溶胶 aerosol
分散在气体中的固体微粒或液体微滴所构成的悬浮体系。
6.4 4 总则
6.4.1 4.1 管理要求
4.1.1 开展核医学工作的医疗机构应对放射工作人员、患者或受检者以及公众的防护与安全负责,主要包括:
a) 应制定全面的质量保证大纲,该大纲至少包括附录A中A.1建议的内容;
b) 应建立健全包括患者或受检者防护在内的管理制度和操作流程,该管理制度和操作流程至少包括附录A中A.2建议的内容;
c) 应配备与其服务项目相适应并且性能合格的核医学诊疗设备(包括相关辅助设备)、放射防护与放射性药物施用量质量控制仪器、个人防护用品;
d) 应对外购的按人份分装的放射性药物活度进行抽样检测,抽样率不应小于10%;按人份分装的放射性药物活度实测值与期望值的偏差应不大于±10%;应按国家相关规定定期对防护检测仪表和活度计进行检定或校准,取得合格和有效的检定或校准证书;
e) 应保障放射工作人员、患者或受检者以及公众的放射防护安全与健康,对工作人员所受的职业照射应加以限制,使其符合GB 18871职业照射剂量限值的规定,个人监测应符合GBZ 128和GBZ 129的要求;
f) 制定并落实放射防护管理制度,有效实施质量保证大纲,采取合理和有效的措施以预防设备故障和人为失误;
g) 应针对实施诊疗时可能出现的故障或失误,制定应急预案,并进行应急培训和演练,将可能出现的故障或失误所致后果减到最小;
h) 制定人员培训计划,对人员的专业技能、放射防护知识和有关法律知识进行培训,使之满足放射工作人员的工作岗位要求。
4.1.2 执业医师应保障患者或受检者免受不必要的照射,其主要责任与义务包括正当性判断、告知患者或受检者辐射对健康的危害,为其他执业医师提供相应的信息。
4.1.3 核医学从业人员、辐射防护负责人和其他相关人员在他们的具体活动领域内对辐射防护法规和标准的应用负有相应的职责。
4.1.4 核医学设备供方及提供维护服务的公司对本标准负有特定的责任,为了适应这些责任,供方应:
a) 提供核医学所涉及的源、设备和仪器生产和销售的许可证;
b) 在设备运转出现异常或非计划的事件时(即使没有造成对健康的紧急危险)提供技术援助。
6.4.2 4.2 正当性要求
6.4.2.1 4.2.1 一般要求
4.2.1.1 所有新型核医学诊疗技术和方法,医疗机构在应用前都应通过正当性判断;已判断为正当的技术和方法,当取得新的或重要的证据并需要重新判断时,应对其重新进行正当性判断。
4.2.1.2 核医学医师应掌握相关医学影像诊疗技术的特点及其适应证,使用时应严格控制其适应证范围。
4.2.1.3 执业医师在申请放射性药物诊疗前,应注意查阅以往患者或受检者检查资料,应避免不必要的检查。
4.2.1.4 为了避免对胚胎、胎儿和婴儿造成意外辐射照射,应对患者或受检者是否怀孕或哺乳进行询问和评估,并有相应记录,并将有关告知说明张贴在核医学部门入口处和给药前候诊处显著位置。
6.4.2.2 4.2.2 诊断中的正当性要求
4.2.2.1 除有临床指征并必须使用放射性药物诊断技术外,宜尽量避免对怀孕的妇女使用诊断性放射性药物;若必须使用时,应告知患者或受检者胎儿可能存在潜在风险。
4.2.2.2 除有临床指征并必须使用放射性药物诊断技术外,应尽量避免对哺乳期妇女使用放射性药物;若必须使用时,应建议患者或受检者参照附录B的建议适当停止哺乳。
4.2.2.3 除有临床指征并必须使用放射性药物诊断技术外,通常不宜对儿童实施放射性核素显像检查,若需对儿童进行这种检查,应参照附录C的建议减少放射性药物施用量,而且宜选择短半衰期的放射性核素。
6.4.2.3 4.2.3 治疗中的正当性要求
4.2.3.1 除非是挽救生命的情况,对怀孕的妇女不应实施放射性药物的治疗,特别是含131I和32P的放射性药物。为挽救生命而进行放射性药物治疗时,应参照附录D的方法对胎儿接受剂量进行评估,并书面告知患者胎儿可能存在潜在风险。
4.2.3.2 除非是挽救生命的情况,宜尽量避免对哺乳期妇女进行放射性药物治疗;若必须使用时,应建议患者或受检者参照附录B的建议适当停止哺乳。
6.4.3 4.3 最优化要求
6.4.3.1 4.3.1 一般要求
4.3.1.1 核医学医师审查放射性药物诊疗申请时,应采用以下措施,使患者或受检者接受的剂量尽可能低:
a) 根据不同患者或受检者的身体情况选用适当的放射性药物及其施用活度,特别要注意儿童与器官功能损害的患者或受检者;
b) 对非检查器官应尽量使用阻断放射性药物吸收的方法,并使其加速排除;
d) 要充分应用已有的信息,避免一切不必要的重复照射;
4.3.1.2 应有对放射性药物诊疗方案及患者或受检者身份进行验证的程序。
4.3.1.3 对符合附表L.2 放射性药物的患者出院时,应提供书面和口头的指导,以便他们在出院后能有效地减少对家庭成员、护理人员和公众所造成的照射,特别是未成年人和孕妇。
6.4.3.2 4.3.2 诊断中的最优化要求
4.3.2.1 对患者或受检者进行核医学诊断中应注意和采取如下最优化措施:
a) 使用放射诊断药物之前,应有确定患者或受检者身份、施药前患者或受检者的准备和施药程序等有关信息的程序,应确保给每例患者或受检者施用的放射性药物活度与处方量相符,并做好给药记录;
b) 对每个诊断程序,应适当考虑与该程序有关的核医学诊断参考水平(参见附录E);
c) 应适当选择准直器、能量窗、矩阵尺度、采集时间和放大因子等,以及单光子发射计算机断层成像(SPECT)或正电子发射计算机断层扫描(PET)的有关参数和放大因子;
d) 采用动态分析时,为获取最佳品质影像,也应适当选取帧的数量、时间间隔等参数;
e) 在实施诊断后,尤其是在检查后的短时间内,应鼓励患者或受检者(特别是儿童)多饮水、多排泄,以加快排出放射性药物。
4.3.2.2 采用99Tcm及其放射性药物对孕妇进行核医学诊断时,可直接采用较小的施用药量和延长成像时间来进行优化,此时通常不需要估算胎儿受照剂量;放射性碘等放射性核素易于穿过胎盘屏障,从而引起胎儿摄入,这时应参照附录D对胎儿受照剂量进行评估,以避免造成事故性照射。
4.3.2.3 仅当有明显的临床指征时,才可以对儿童实施放射性核素显像检查,并应根据患儿的体重、身体表面积或其他适用的准则尽可能减少放射性药物施用量,选择半衰期尽可能短的放射性核素。
6.4.3.3 4.3.3 治疗中的最优化要求
4.3.3.1 应按附录F的建议告知已接受放射性药物治疗的妇女在一段时期内避免怀孕。
4.3.3.2 已接受131I(碘化物)、32P(磷酸盐)或 89Sr(氯化锶)治疗的男性宜采取避孕措施 4 个月。
4.3.3.3 在对患者进行核医学治疗时,应采用以下最优化措施:
a) 在使用放射治疗药物之前,应有确定患者身份、施药前患者的准备和施药等有关信息的程序;
b) 在给妇女使用放射性药物前,应询问确认患者是否怀孕或哺乳;
c) 除非是挽救生命的情况,孕妇不应接受放射性药物的治疗,特别是含131I 和32P 的放射性药物;放射性药物的治疗,通常应在结束怀孕和哺乳期后进行;为挽救生命而进行放射性药物治疗时,若胎儿接受剂量不超过 100 mGy,可以不终止怀孕;
d) 要特别注意防止由于患者的呕吐物和排泄物造成的放射性污染;
e) 当需要进行患者剂量估算时,宜由具备专门知识的人员按附录 D 建议的方法对每次治疗所致患者辐射剂量进行评估并予以记录,特别是婴儿和胎儿所受剂量。
6.5 5 工作场所的放射防护要求
6.5.1 5.1 工作场所平面布局和分区
5.1.1 在医疗机构内部区域选择核医学场址,应充分考虑周围场所的安全,不应邻接产科、儿科、食堂等部门,这些部门选址时也应避开核医学场所。尽可能做到相对独立布置或集中设置,宜有单独出、入口,出口不宜设置在门诊大厅、收费处等人群稠密区域。
b) 保持影像设备工作场所内较低辐射水平以避免对影像质量的干扰;
c) 在核医学诊疗工作区域,控制区的入口和出口应设置门锁权限控制和单向门等安全措施,限制患者或受检者的随意流动,保证工作场所内的工作人员和公众免受不必要的照射;
d) 在分装和给药室的出口处应设计卫生通过间,进行污染检测。
5.1.3 核医学工作场所从功能设置可分为诊断工作场所和治疗工作场所。其功能设置要求如下:
a) 对于单一的诊断工作场所应设置给药前患者或受检者候诊区、放射性药物贮存室、分装给药室(可含质控室)、给药后患者或受检者候诊室(根据放射性核素防护特性分别设置)、质控(样品测量)室、控制室、机房、给药后患者或受检者卫生间和放射性废物储藏室等功能用房;
b) 对于单一的治疗工作场所应设置放射性药物贮存室、分装及药物准备室、给药室、病房(使用非密封源治疗患者)或给药后留观区、给药后患者专用卫生间、值班室和放置急救设施的区域等功能用房;
c) 诊断工作场所和治疗工作场所都需要设置清洁用品储存场所、员工休息室、护士站、更衣室、卫生间、去污淋浴间、抢救室或抢救功能区等辅助用房;
d) 对于综合性的核医学工作场所,部分功能用房和辅助用房可以共同利用;
e) 正电子药物制备工作场所至少应包括回旋加速器机房工作区、药物制备区、药物分装区及质控区等。
5.1.4 核医学放射工作场所应划分为控制区和监督区。控制区一般包括使用非密封源核素的房间(放射性药物贮存室、分装及(或)药物准备室、给药室等)、扫描室、给药后候诊室、样品测量室、放射性废物储藏室、病房(使用非密封源治疗患者)、卫生通过间、保洁用品储存场所等。监督区一般包括控制室、员工休息室、更衣室、医务人员卫生间等。应根据 GB 18871 的有关规定,结合核医学科的具体情况,对控制区和监督区采取相应管理措施。
5.1.5 核医学工作场所的布局应有助于开展工作,避免无关人员通过。治疗区域和诊断区域应相对分开布置。根据使用放射性药物的种类、形态、特性和活度,确定核医学治疗区(病房)的位置及其放射防护要求,给药室应靠近病房,尽量减少放射性药物和给药后患者或受检者通过非放射性区域。
5.1.6 通过设计合适的时间空间交通模式来控制辐射源(放射性药物、放射性废物、给药后患者或受检者)的活动,给药后患者或受检者与注射放射性药物前患者或受检者不交叉,给药后患者或受检者与工作人员不交叉,人员与放射性药物通道不交叉。合理设置放射性物质运输通道,便于放射性药物、放射性废物的运送和处理;便于放射性污染的清理、清洗等工作的开展。
5.1.7 应通过工作场所平面布局的设计和屏蔽手段,避免附近的辐射源(核医学周边场所内的辐射装置、给药后患者或受检者)对诊断区设备成像、功能检测的影响。
5.1.8 正电子药物制备场所,应按相关的药物生产管理规定,合理规划工作流程,使放射性物质的传输运送最佳化,减少对工作人员的照射。回旋加速器室、药物制备室及分装区域的设置应便于放射性核素及药物的传输,并便于放射性药物从分装热室至注射室间的运送。
6.5.2 5.2 放射防护措施要求
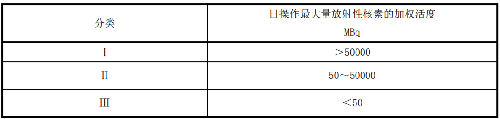
5.2.1 核医学的工作场所应按照非密封源工作场所分级规定进行分级,并采取相应防护措施。
5.2.2 应依据计划操作最大量放射性核素的加权活度对开放性放射性核素工作场所进行分类管理,把工作场所分为Ⅰ、Ⅱ、Ⅲ三类。不同类别核医学工作场所用房室内表面及装备结构的基本放射防护要求见表 1,核医学工作场所分类的加权活度计算方法见附录 G。
表 1 不同核医学工作场所用房室内表面及装备结构的基本放射防护要求
| 种类 | 分类 | ||
| Ⅰ | Ⅱ | Ⅲ | |
| 结构屏蔽 | 需要 | 需要 | 不需要 |
| 地面 | 与墙壁接缝无缝隙 | 与墙壁接缝无缝隙 | 易清洗 |
| 表面 | 易清洗 | 易清洗 | 易清洗 |
| 分装柜 | 需要 | 需要 | 不必须 |
| 通风 | 特殊的强制通风 | 良好通风 | 一般自然通风 |
| 管道 | 特殊的管道a | 普通管道 | 普通管道 |
| 盥洗与去污 | 洗手盆b和去污设备 | 洗手盆b和去污设备 | 洗手盆b |
5.2.3 核医学工作场所的通风按表 1 要求,通风系统独立设置,应保持核医学工作场所良好的通风条件,合理设置工作场所的气流组织,遵循自非放射区向监督区再向控制区的流向设计,保持含放射性核素场所负压以防止放射性气体交叉污染,保证工作场所的空气质量。合成和操作放射性药物所用的通风橱应有专用的排风装置,风速应不小于 0.5 m/s。排气口应高于本建筑物屋顶并安装专用过滤装置,排出空气浓度应达到环境主管部门的要求。
5.2.4 分装药物操作宜采用自动分装方式,131I给药操作宜采用隔室或遥控给药方式。
5.2.5 放射性废液衰变池的设置按环境主管部门规定执行。暴露的污水管道应做好防护设计。
5.2.7 核医学场所中相应位置应有明确的患者或受检者导向标识或导向提示。
5.2.8 给药后患者或受检者候诊室、扫描室应配备监视设施或观察窗和对讲装置。回旋加速器机房内应装备应急对外通讯设施。
5.2.9 应为放射性物质内部运输配备有足够屏蔽的储存、转运等容器。容器表面应设置电离辐射标志。
5.2.10 扫描室外防护门上方应设置工作状态指示灯。
5.2.11 回旋加速器机房内、药物制备室应安装固定式剂量率报警仪。
5.2.12 回旋加速器机房应设置门机联锁装置,机房内应设置紧急停机开关和紧急开门按键。
5.2.13 回旋加速器机房的建造应避免采用富含铁矿物质的混凝土,避免混凝土中采用重晶石或铁作为骨料。不带自屏蔽的回旋加速器机房的特殊防护措施:
a) 在靶区周围采用“局部屏蔽”的方法,吸收中子以避免中子活化机房墙壁;
b) 机房墙壁内表面设置可更换的衬层;
c) 选择不易活化的混凝土材料;
d) 墙体中有含硼等防中子物质。
5.2.14 回旋加速器机房电缆、管道等应采用S型或折型穿过墙壁;在地沟中水沟和电缆沟应分开。不带自屏蔽的回旋加速器应有单独的设备间。
6.5.3 5.3 工作场所的防护水平要求
5.3.1 核医学工作场所控制区的用房,应根据使用的核素种类、能量和最大使用量,给予足够的屏蔽防护。在核医学控制区外人员可达处,距屏蔽体外表面 0.3 m 处的周围剂量当量率控制目标值应不大于 2.5µSv/h,控制区内屏蔽体外表面 0.3m 处的周围剂量当量率控制目标值应不大于 25µSv/h,宜不大于 2.5µSv/h;核医学工作场所的分装柜或生物安全柜,应采取一定的屏蔽防护,以保证柜体外表面 5 cm 处的周围剂量当量率控制目标值应不大于25 µSv/h;同时在该场所及周围的公众和放射工作人员应满足个人剂量限值要求。屏蔽计算中所涉及的常用放射性药物理化特性参见附录 H。PET 相关房间的辐射屏蔽计算方法和示例参见附录 I。自屏蔽回旋加速器机房的屏蔽计算方法由回旋加速器在所有工作条件下所产生中子的最大通量(取决于加速器的类型、能量、粒子类型以及使用的靶等)决定。
5.3.2 应根据使用核素的特点、操作方式以及潜在照射的可能性和严重程度,做好工作场所监测,包括场所周围剂量当量率水平、表面污染水平或空气中放射性核素浓度等内容, 工作场所放射防护检测方法见附录J。开展核医学工作的医疗机构应定期对放射性药物操作后剂量率水平和表面污染水平进行自主监测,每年应委托有相应资质的技术服务机构进行检测。
单位为贝可每平方厘米
| 表面类型 | α放射性物质 | β放射性物质 | ||
| 极毒性 | 其他 | |||
| 工作台、设备、墙壁、地面 | 控制区a | 4 | 4×10 | 4×10 |
| 监督区 | 4×10-1 | 4 | 4 | |
| 工作服、手套、工作鞋 | 控制区 | 4×10-1 | 4×10-1 | 4 |
| 监督区 | ||||
| 手、皮肤、内衣、工作袜 | 4×10-2 | 4×10-2 | 4×10-1 | |
a 该区内的高污染子区除外。
6.6 6 操作中的放射防护要求
6.6.1 6.1 个人防护用品、辅助用品及去污用品配备
6.6.1.1 6.1.1 个人防护用品及去污用品
开展核医学工作的医疗机构应根据工作内容,为工作人员配备合适的防护用品和去污用品(见附录K),其数量应满足开展工作需要。对陪检者应至少配备铅橡胶防护衣。当使用的99Tcm活度大于800 MBq时,防护用品的铅当量应不小于0.5 mmPb,个人防护用品及去污用品具体配置见附录K;对操作68Ga、18F等正电子放射性药物和131I的场所,此时应考虑其他的防护措施,如:穿戴放射性污染防护服、熟练操作技能、缩短工作时间、使用注射器防护套和先留置注射器留置针等措施。
6.6.1.2 6.1.2 辅助用品
根据工作内容及实际需要,合理选择使用移动铅屏风、注射器屏蔽套、带有屏蔽的容器、托盘、长柄镊子、分装柜或生物安全柜、屏蔽运输容器/放射性废物桶等辅助用品。防护通风柜的典型屏蔽厚度参见附录I。
6.6.2 6.2 放射性药物操作的放射防护要求
6.2.1 操作放射性药物应有专门场所,如临床诊疗需要在非专门场所给药时则需采取适当的防护措施。放射性药物使用前应适当屏蔽。
6.2.3 操作放射性药物时,应根据实际情况,熟练操作技能、缩短工作时间并正确使用个人防护用品。
6.2.4 操作放射性碘化物等挥发性或放射性气体应在通风柜内进行。通风柜保持良好通风,并按操作情况必要时进行气体或气溶胶放射性浓度的监测;操作放射性碘化物等挥发性或放射性气体的工作人员宜使用过滤式口罩。
6.2.5 控制区内不应进食、饮水、吸烟、化妆,也不应进行无关工作及存放无关物品。
6.2.6 操作放射性核素的工作人员,在离开放射性工作场所前应洗手和进行表面污染检测,如其污染水平超过表 2 规定值,应采取相应去污措施。
6.2.7 从控制区取出物品应进行表面污染检测,以杜绝超过表 2 规定的表面污染控制水平的物品被带出控制区。
6.2.8 为体外放射免疫分析目的而使用含3H、14C、125I 等核素的放射免疫分析试剂盒可在一般化学实验室进行。
6.2.9 放射性物质的贮存容器或保险箱应有适当屏蔽。放射性物质的放置应合理有序、易于取放,每次取放的放射性物质应只限于需用的部分。
6.2.10 放射性物质贮存室应定期进行放射防护监测,无关人员不应入内。
6.2.11 贮存和运输放射性物质时应使用专门容器,取放容器中内容物时,不应污染容器。容器在运输时应有适当的固定措施。
6.2.12 贮存的放射性物质应及时登记建档,登记内容包括生产单位、到货日期、核素种类、理化性质、活度和容器表面放射性污染擦拭试验结果等。
6.2.13 所有放射性物质不再使用时,应立即送回原地安全储存。
6.2.14 当发生放射性物质溢出、散漏事故时,应根据单位制定的放射事故处置应急预案,参照使用 6.1.2 和附录 K 所列用品,及时控制、消除放射性污染;当人员皮肤、伤口被污染时,应迅速去污并给予医学处理。
6.2.15 核医学放射工作人员应按 GBZ 128 的要求进行外照射个人监测,同时对于近距离操作放射性药物的工作人员,宜进行手部剂量和眼晶状体剂量监测,保证眼晶状体连续 5 年期间,年平均当量剂量不超过 20 mSv,任何 1 年中的当量剂量不超过 50 mSv;操作大量气态和挥发性物质的工作人员,例如近距离操作131I 的工作人员,宜按照 GBZ 129 的要求进行内照射个人监测。
6.7 7 患者或受检者放射防护要求
6.7.1 7.1 核医学诊断参考水平
7.1.1 执业医师应参照核医学诊断参考水平(见附录 E),以保证放射性药物施用活度的合理性。
7.1.2 使用参考水平的原则如下:
a) 当患者或受检者剂量或施用活度显著低于相应的参考水平,又不能提供有用的诊断信息或给患者或受检者带来预期的医疗利益时,应按需要采取纠正行动;
b) 当患者或受检者剂量或施用活度显著超出相应的参考水平时,应考虑参考水平是否未达到辐射防护优化,或医学实践活动是否保持在适当良好水平;这些参考水平是对一般而言的,仅具参考作用,实施诊断检查的医师,应根据患者或受检者的体质、病理条件、体重和年龄等具体情况,确定合理的施用量。
6.7.2 7.2 患者出院的管理要求
7.2.1 接受131I 治疗的患者,应在其体内的放射性活度降至 400 MBq 或距离患者体表 1m 处的周围剂量当量率不大于 25μSv/h 方可出院,以控制该患者家庭与公众成员可能受到的照射。对接受其他放射性药物治疗的患者仅当患者体内放射性活度低于附录 L 中 L.2 要求时才能出院。患者体内活度检测控制应按附录 L 中 L.3 推荐的方法进行。
7.2.2 对甲亢和甲状腺癌患者,出院时应按附录L中L.4给出接触同事和亲属及到公众场所的合理限制和有关防护措施(限制接触时间及距离等)的书面建议。
6.7.3 7.3 陪护者、探视者和家属的防护管理要求
7.3.1 开展核医学工作的医疗机构应向陪护者、探视者和家庭成员提供有关的辐射防护措施(例如限定接触或接近患者或受检者的时间等)及其相应的书面指导(见附录 L),用附录 L 中 L.1 给出的剂量控制参考值对其所受剂量加以约束,使其在患者或受检者诊断或治疗期间所受的剂量不应超过 5 mSv。儿童应尽量避免探视已施用放射性药物的患者或受检者,无法避免时所受剂量不应超过 1 mSv。
7.3.2 对接受放射性药物治疗的患者,应对其家庭成员提供辐射防护的书面指导。对接受放射性药物治疗的住院患者,仅当其家庭成员中的成人所受剂量不能超过 5 mSv、其家庭成员中的儿童以及其他公众所受剂量不能超过 1 mSv,才能允许患者出院。探视者和家庭成员所受剂量的估算方法以及与剂量约束相对应的放射性药物施用量可见附录 L 中的方法。
6.8 8 医用放射性废物的放射防护管理要求
8.1 放射性废物分类,应根据医学实践中产生废物的形态及其中的放射性核素种类、半衰期、活度水平和理化性质等,将放射性废物进行分类收集和分别处理。核医学常用放射性核素的物理特性参见附录 H。
8.2 设废物储存登记表,记录废物主要特性和处理过程,并存档备案。
8.3 放射性废液衰变池应合理布局,池底和池壁应坚固、耐酸碱腐蚀和无渗透性,并有防泄漏措施。
8.4 开展放射性药物治疗的医疗机构,应为住院治疗患者或受检者提供有防护标志的专用厕所,专用厕所应具备使患者或受检者排泄物迅速全部冲入放射性废液衰变池的条件,而且随时保持便池周围清洁。
8.5 供收集废物的污物桶应具有外防护层和电离辐射警示标志。在注射室、注射后病人候诊室、给药室等位置放置污物桶。
8.6 污物桶内应放置专用塑料袋直接收纳废物,装满后的废物袋应密封,不破漏,及时转送存储室,放入专用容器中存储。
8.7 对注射器和碎玻璃器皿等含尖刺及棱角的放射性废物,应先装入利器盒中,然后再装入专用塑料袋内。
8.8 每袋废物的表面剂量率应不超过 0.1 mSv/h,质量不超过 20 kg。
8.10 废物袋、废物桶及其他存放废物的容器应安全可靠,并在显著位置标有废物类型、核素种类、存放日期等说明。
8.11 废物包装体外表面的污染控制水平:β<0.4 Bq/cm2。
6.9 9 尸检放射防护要求
a) 尸检应尽可能推迟到尸体体内放射性活度降低到无需特殊防护措施时进行;
b) 进行尸检的医师及相关人员应穿戴防护用品并佩戴个人剂量计;
c) 对尸检后的房间应进行放射防护监测和去污,对覆盖物等其他物件也应进行放射防护监测,无法去污或没必要去污时作放射性废物处理。
6.10 10131I 治疗患者住院期间的放射防护要求
6.10.1 10.1 场所放射防护要求
10.1.1131I 治疗病房区应为相对独立的场所,病房区入口处应设缓冲区。患者住院后,只能在治疗区活动。
10.1.2131I 治疗病房区应有独立的通风系统,通风管道应有过滤装置,并定期更换,更换的过滤装置按放射性固体废物处理。
10.1.3131I 治疗住院患者的排泄物不应直接排到医院的公共污水管道,应先经过衰变池的衰变。下水管道宜短,露出地面的部分应进行防护和标记。
10.1.4 病房内应设置患者专用厕所和淋浴间,厕所内应有患者冲厕所和洗手的提示。
10.1.5 病房可设置采光窗,采光窗应进行必要的防护,使其符合 5.3.1 要求。
10.1.6 分装室与给药室之间药物传递应便捷,分装好的131I 宜采用机械或自动、半自动的方式传递到给药室,给药过程应有监控。分装室应设置工作人员通过间,通过间应配备表面污染检测及剂量率检测仪表及清洗设施。
10.1.7 施用了131I 治疗药物的患者如需住院应使用专用病房。专用病房宜为单人间,如不能实现,每间病房最多不应超过 2 人,并且 2 人之间应设置适当的防护屏蔽。
10.1.8 病房中应配备对讲、监控等设施。
10.1.9 患者使用过的被服应先进行存放衰变,衰变至少一个半衰期再进行清洗。
10.1.10 在131I 病房场所应使用专用的保洁用品,不能和其他场所(包括核医学其他放射性场所)混用,病房区域内应有存放及清洗保洁用品的场所。
6.10.2 10.2 治疗期间的放射防护要求
10.2.1 宜订购按照患者人份分装的131I 药物,如果需要分装,则应配备分装防护通风厨,宜采用自动分装、机械手分装或半自动分装。
10.2.3 除医护人员之外的人员不应进入病房。
10.2.4 向病房内传递生活必需品,应通过病房外的缓冲区传递。
10.2.5 2 名及以上患者不宜近距离接触或者集聚。
10.2.6 给药过程中应提供防污染措施。
10.2.7 医护人员宜通过视频及对讲进行查房等医疗活动。当医护人员必须进入专用病房对患者进行救治时,应穿戴个人防污染用品。
10.2.8 病房区域内应配备测量患者体内活度的设备或可测量周围剂量当量率的仪器,按照7.2 的要求进行出院管理。
10.2.9 应减少放射性废物的产生量。患者食物宜选用产生废物少的食材。
6.11 11 粒籽源植入放射防护要求
6.11.1 11.1 一般要求
11.1.1 应配备粒籽源剂量测量仪器(如井型电离室),测量仪器应定期校准。并配备探测光子能量下限低于 27 keV 的辐射防护监测仪。
11.1.2 应配备 CT 机、X 射线机、B 超等影像设备以及粒籽植入治疗的放射治疗计划系统。
11.1.3 应具备对放射性废物处置的设施和技术方案。
11.1.6 植入治疗室应为工作人员配备个人防护用品(见附录 K),数量应满足工作需求。
11.1.7 植入治疗室与贮存室应分开。
11.1.8 手术结束后应对手术区域使用剂量率仪进行检测,以排除粒籽源在手术植入过程中遗漏的可能。拿出手术室的辅料等均应进行检测,防止粒籽源粘连带出手术室。
6.11.2 11.2 粒籽源贮存
11.2.1 待用的粒籽源应装入屏蔽容器内,并存放在专用房间。
11.2.2 应建立粒籽源出入库登记制度,详细记录日期时间、入库活度/数量、送货人、接收人、出库活度/数量、去往场所、出库经手人、接收人等。
11.2.3 应定期检查粒籽源实际库存数量及贮存场所,对库存中的粒籽源应标明其用途。
11.2.4 应建立显示每个贮存器的标签,在标签上标明取出的粒籽源数量。
11.2.6 废弃或泄漏的粒籽源应放置在专用铅罐内,退回厂家。
6.11.3 11.3 工作人员的放射防护要求
11.3.1 操作人员应在铅当量不低于 0.5 mmPb 的屏风后分装粒籽源,屏风上应有铅玻璃观察窗,铅玻璃铅当量不低于 0.5 mmPb。
11.3.2 工作人员防护用品配备见附录 K,操作前要穿戴好防护用品。防护衣厚度不应小于0.25 mmPb 铅当量。对性腺敏感器官,可考虑穿含 0.5 mmPb 铅当量防护的三角裤或三角巾。
11.3.3 粒籽源分装操作室台面和地面应无渗漏易于清洗,分装应采取防污染措施。分装过程中使用长柄镊子,轻拿轻放,避免损伤或刺破粒籽源,不应直接用手拿取粒籽源。
11.3.4 在实施粒籽源手术治疗前,应制定详细可行的实施计划,并准备好所需治疗设备,如定位模板、植入枪等,尽可能缩短操作时间。
11.3.5 拿取掉落的粒籽源应使用长柄器具(如镊子),尽可能增加粒籽源与操作人员之间的距离。在整个工作期间,应快速完成必要的操作程序,所有无关人员尽可能远离放射源。
11.3.6 如粒籽源破损引起泄漏而发生污染,应封闭工作场所,将源密封在屏蔽容器中,控制人员走动,以避免放射性污染扩散,并进行场所去污和人员应急处理。
6.11.4 11.4 患者治疗过程的放射防护最优化要求
11.4.1 治疗医师应根据临床检查结果,分析及确定肿瘤体积。根据治疗计划报告,确定所需的粒籽源总活度及靶区所需粒籽源个数。
11.4.2 治疗医师应正确勾画实际肿瘤靶区。在影像引导下或术中,通过植入针准确无误地将粒籽源植入肿瘤靶区,保护靶区相邻的重要器官。
11.4.3 粒籽源植入后应尽快使用合适的影像方法,确认植入粒籽源个数。
6.11.5 11.5 住院患者管理要求
11.5.1 植入粒籽源术后的患者,当有人接近时应当在植入部位对应的体表进行适当的辐射屏蔽。
11.5.2 植入粒籽源患者宜使用临时专用病房并将其划为临时控制区。如无专用病房,病人床边 1.5 m 处应划为临时控制区。控制区入口处应有电离辐射警示标志,除医护人员外,其他无关人员不应入内,患者也不应随便离开。医护人员查房,家属成员如需长时间陪护应与患者保持 1 m 以上的距离。
11.5.3 接受植入粒籽源治疗的前列腺患者和胃肠道患者应使用专用便器或专用浴室和厕所。肺部或气管植入粒籽源患者,在住院期间应带口罩,以避免粒籽源咳出丢失在周围环境中,如发现粒籽源咳出,应报告主管医生并采取相应的应急措施。前列腺植入粒籽源的患者为防止随尿液排出,在植入后两周内,应使用容器接尿液。如果发现植入的粒籽源流失到患者的膀胱或尿道,应用膀胱内镜收回粒籽源并放入铅罐中贮存。
11.5.4 当患者或家庭成员发现患者体外的粒籽源时,不应用手拿,应当用勺子或镊子夹取粒籽源,放在预先准备好的铅容器内(主管医师事先给予指导)。该容器返还给主管医师。
11.5.5 临时控制区内,任何物品在搬离病房之前应进行监测,被污染物品按放射性废物处理。
11.5.6 植入粒籽源出院患者应建立登记制度并给患者提供一张信息卡,信息卡内容应包括:患者姓名、住址、电话、年龄、有效个人证件号码、植入部位、医院及电话、植入粒籽源个数、植入时间、出院粒籽源数量、检查日期等。
6.11.6 11.6 出院患者的防护告知内容
11.6.1 粒籽源植入前列腺患者,植入数天内应避免性生活,在 2 周~3 周后可以过性生活,宜使用避孕套。植入粒籽源后的前 4 个月,尤其是前两周内,日常生活中应与配偶保持 60 cm距离。
11.6.2 粒籽源植入患者出院后,如果发现粒籽源脱出时应用镊子或勺子将粒籽源放入容器中,然后联系主管医师。
11.6.3 植入粒籽源的患者出院 2 个月内,陪护者或探视者与患者长时间接触时,距离至少应保持在 1 m 远;儿童和孕妇不应与患者同住一个房间;患者不能长时间接触或拥抱儿童。
11.6.4 患者应避免与孕妇近距离接触,探视时距离患者至少 1 m 以外。植入粒籽源患者,在植入 240 d 后(除到医院复诊外),应尽量避免到公众场所活动。
6.11.7 11.7 粒籽源活度检测要求
11.7.1 对植入治疗的粒籽源,植入前应至少抽取 10%(至少不能少于 3 颗)或全部(植入数≤5 颗)进行源活度的质量控制检测。医院使用当前活度值与实际测量活度值相对偏差不超过 5%。
11.7.2 粒籽源分装前,用粒籽源活度测量仪器(如井型电离室)测量同批次粒籽源活度或粒籽源使用当天,对出厂源活度进行衰变校正。125I、103Pd 衰变校正因子参见附录 M。
计算厂家提供源标称活度Aapp,n与实际测量源活度Aapp,t相对偏差:

式中:
Dev(%) ——相对偏差;
Aapp,n ——厂家提供源标称活度值,单位为贝可(Bq);
Aapp,t ——实际测量活度值,单位为贝可(Bq)。
6.12 12 放射性核素敷贴治疗放射防护要求
6.12.1 12.1 放射性核素敷贴治疗器的放射防护要求
12.1.1 放射性核素应选用半衰期较长、β射线能量较高,不伴生γ辐射或仅伴生低能γ辐射的放射性核素,例如 90Sr90Y 和32P 敷贴器。
12.1.2 外购放射性核素敷贴器应具有生产厂家或制作者的介绍及检验合格证书,并应有生产批号和检验证书号。介绍应载明敷贴器编号、核素名称及化学符号、辐射类型及能量、放射性活度、源面空气吸收剂量率、表面放射性污染与泄漏检测、检测日期、使用须知和生产单位名称。
12.1.3 商品敷贴器除具有源箔、源壳、源面保护膜、铝合金保护环框和源盖外,尚应有防护屏和手柄或其它固定装置,敷贴器的安全分级应符合 GB 4075 的要求。
12.1.4 商品敷贴源应封装严密,并规定推荐使用期限。超过使用期限或表面污染超过标准或疑有泄漏者应送回制作单位经检修后,再确定能否继续使用。
12.1.5 敷贴源投入临床使用前,除自制敷贴器(如32P 敷贴器)外应有法定计量机构认可的源面照射均匀度和源面空气吸收剂量率或参考点空气吸收剂量率的测量数据,其不确定度不大于±5%,并附带有剂量检定证书。
12.1.6 自制敷贴器的处方剂量应根据病变性质和病变部位确定,根据处方剂量和面积大小确定所用放射性核素活度。
12.1.7 眼科用敷贴器可根据病变需要做成不同形状(如圆形、船形、半圆形)或开有上述不同形状的窗的防护套来适应治疗不同角膜、结膜病变的需要。
12.1.8 废弃商品敷贴器应按放射性废源管理,自制敷贴器可根据核素的性质按放射性废物管理。
6.12.2 12.2 自制32P敷贴器的特殊防护要求
12.2.132P 敷贴器的制作单位应配备活度计及 β 污染检查仪,并具有制作32P 敷贴器的专用工具。
12.2.232P 敷贴器的制作间,其墙壁、地面及工作台面应铺易去除污染的铺料。
12.2.332P 敷贴器制作时应在通风橱内操作,制作者应戴乳胶手套。
12.2.5 实施治疗时,应由医护人员操作,在不接触患者或受检者皮肤的一面用不小于 3 mm厚的橡皮覆盖屏蔽。
12.2.6 自制的32P 敷贴器,应对其数量、活度、使用情况等进行登记。
6.12.3 12.3 敷贴器贮源箱的放射防护要求
12.3.1 贮源箱的外表面应标有放射性核素名称、最大容许装载放射性活度和牢固、醒目的电离辐射标志(见 GB 2894)。
12.3.2 贮源箱的屏蔽层结构应分内外两层。内层为铝或有机玻璃等低原子序数材料,其厚度应大于 β 辐射在相应材料中的最大射程。外层为适当厚度的铅、铸铁等重金属材料,并具有防火、防盗的性能。
12.3.3 距离贮源箱表面 5cm 和 100 cm 处因泄漏辐射所致的周围剂量当量率分别不应超过10 μSv/h 和 1 μSv/h。
6.12.4 12.4 敷贴治疗设施的放射防护要求
12.4.1 敷贴治疗应设置专用治疗室,该治疗室应与诊断室、登记值班室和候诊室分开设置。治疗室内使用面积应满足治疗要求。
12.4.2 治疗室内高1.5 m以下的墙面应有易去污的保护涂层。地面,尤其在治疗患者位置,应铺有可更换的质地较软又容易去污染的铺料。
12.4.3 治疗室内患者座位之间应保持 1.2 m 的距离或设置适当材料与厚度的防护屏蔽。
12.4.4 治疗室内应制定敷贴治疗操作规程及卫生管理制度,并配有 β 污染检查仪等检测仪器。
6.12.5 12.5 敷贴治疗中的放射防护要求
12.5.1 实施敷贴治疗前,应详细登记治疗日期、使用敷贴源的编号、辐射类型、活度、照射部位与面积,并发给具有患者姓名、性别、年龄、住址、诊断和照射次数等项目的治疗卡。
12.5.2 每次治疗前,先收回患者的治疗卡,再给予实施敷贴治疗。治疗完毕,先如数收回敷贴器再发给治疗卡。由工作人员收回敷贴器放回贮源箱内保存。
12.5.4 实施治疗时,应用不小于 3 mm 厚的橡皮泥或橡胶板等屏蔽周围的正常组织。对颜面部位的病变,屏蔽其周围正常皮肤;对其他部位的病变,则在病变周围露出正常皮肤不大于 0.5 cm。并在周围已屏蔽的皮肤上覆盖一张玻璃纸或塑料薄膜后,将敷贴器紧密贴在病变部位。
12.5.5 敷贴治疗时,照射时间长的可用胶布等固定,请患者或陪同人员协助按压敷贴器,照射时间短的可由治疗人员亲自按压固定敷贴器,有条件者可利用特制装置进行远距离操作。
12.5.6 敷贴器应定期进行衰变校正,以调整照射时间。每次治疗时应有专人使用能报警的计时器控制照射时间。治疗过程中应密切观察治疗反应和病变治疗情况,及时调整照射剂量,防止产生并发症。
12.5.7 敷贴治疗中,医务人员应采取有效的个人防护措施,如戴有机玻璃眼镜或面罩和尽量使用远距离操作工具。
12.5.8 敷贴器使用中应避免锐器损坏源窗面。不应将敷贴器浸入水、酒精等溶剂中,使用后应存放于干燥处。
6.12.6 12.6 敷贴治疗的放射防护检测
6.12.6.1 12.6.1 验收检测
新购置或经检修后的敷贴器正式用于临床前,应进行验收检测,验收检测项目如下:
b) 距离贮源箱表面 5 cm 及表面 100 cm 处周围剂量当量率的检测;
c) 敷贴治疗室内地面、墙面及治疗设备表面放射性污染的检测;
d) 治疗室外周围剂量当量率。
6.12.6.2 12.6.2 定期检测
a) 12.6.1 中 a)、b)、c)每年一次;
b) 当其中任一项疑有损坏或问题时应随时检测。
6.12.6.3 12.6.3 检测方法与评价指标
a) 敷贴器源窗表面完整性污染与放射性物质泄漏的检测,按 GB 4075 推荐的擦拭法测其β放射性活度,其值应小于 200 Bq;
b) 室内β放射性污染和室外周围剂量当量率按表 2 和 5.3.1 控制。
6.13 13 应急处理要求
6.13.1 13.1 应急预案的编制要求
6.13.2 13.2 异常照射应急处理
13.2.1 以下情况为异常照射:
a) 任何放射性核素治疗中,出现患者或靶组织辨识错误,或使用的药物、剂量,或剂量的分次给予情况等与执业医生处方不同;
d) 任何设备故障、事故、错误或受到其他非正常发生的潜在照射。
13.2.2 针对异常照射,开展核医学工作的医疗机构通常应进行以下应急处理:
a) 按附录D推荐的方法估算患者或受检者受到的剂量,特别是怀孕患者或受检者及其胎儿;
b) 当胎儿待积有效剂量有可能大于100 mSv时,应对怀孕患者或受检者尽快使用阻断放射性药物吸收的方法,并使其加速排除;
c) 立即组织实施所有为防止同类事件再次发生所需的纠正措施;
d) 对异常照射调查后应尽快向监管机构提交书面报告,说明事件的原因,以及上述a)和b)的内容;
13.2.3 如果人员的皮肤或衣物受到放射性物质的污染,除立即进行去污处理外,还应按GBZ/T 244推荐的方法进行皮肤剂量的估算和评价。
6.13.3 13.3 异常照射事例及应急情况类型
7 附录
7.1 附录A(规范性附录)质量保证大纲、有关规章制度和操作流程
A.1 医疗照射质量保证大纲
医疗照射质量保证大纲至少应包括以下内容:
a) 对新或维修过的显像器件和辐照装置,使用前应测量其相关的物理参数,并且以后对其进行定期测量;
b) 患者或受检者诊断或治疗中使用的相关的物理参数和临床方法;
c) 书面记录和操作的规范化程序(例如患者或受检者的病史和体征、诊断摘要、适应证和禁忌证等);
d) 确认使用的放射性药物及其使用程序与执业医师开具的处方相一致的验证程序;
f) 对已制定的质量保证大纲进行定期审查并及时更新。
A.2 管理制度和操作流程
管理制度和操作流程至少应包括以下内容:
a) 诊疗申请及处方程序(包括患者或受检者的病史和体征、诊断摘要、调查的适合性和禁忌证等内容);
b) 放射药物使用程序(包括可靠的施药程序及药物施用量质控、患者或受检者信息及身份识别等内容);
c) 临床工作程序(包括放射性药物制备及转运、临床环境、患者或受检者的运送和准备、设备性能、采购规程和废物处理等内容);
d) 技术培训及经验收集程序(包括所有相关人员的培训和经验收集等内容);
e) 数据分析和处理程序(包括处理规程、设备性能、数据完整性等内容);
f)放射性药品台账制度,记录全部购入的药品,每次领取的数量及领取人签字等信息。
7.2 附录B(资料性附录)有关患者或受检者适当停止哺乳的建议
施用不同类型放射性药物后,需要妇女哺乳中断及其中断时期的建议见表B.1。
表 B.1 施用不同类型放射性药物一定活度后对中断哺乳的建议


注:此表采用 2018 年 IAEA 安全标准系列 No.SSG-46 附录 III 的表 3 的建议值。
a 4 小时中断不但应考虑了奶对婴儿的内照射,也考虑了母亲喂奶时对婴儿的外照射。
b 4 小时中断中考虑了奶对婴儿的内照射时不应忽略游离高锝酸盐的贡献,同时也应考虑母亲喂奶时对婴儿的外照射。
c 当99Tcm-高锝酸盐的活度高于 400 MBq 需要 24h 的中断时间。
d123I 标记的除碘马尿的所有物质的中断时间至少为 3 周,是可能存在124I 或125I 杂质的风险。
f 患者应在放射性碘给药前 6 周停止母乳喂养,以尽量减少对乳房的辐射剂量。
7.3 附录C(资料性附录)有关儿童减少放射性药物施用量的建议
一般情况下对儿童施用放射药物时,其施用量用式(C.1)计算。

式中:
f ——成人施用量施用于儿童的分数,其值列于表C.1;
A成——成人放射药物施用量,单位为兆贝可(MBq)。
表 C.1 成人施用量施用于儿童的分数建议
| 年龄段 | f | 年龄段 | f |
| 初生~1 个月 | 1/18~1/14 | 4 岁~6 岁 | 1/3~2/5 |
| 1 个月~6 个月 | 1/14~1/7 | 6 岁~9 岁 | 2/5~1/2 |
| 6 个月~1 岁 | 1/7~1/5 | 9 岁~14 岁 | 1/2~2/3 |
| 1 岁~2 岁 | 1/5~1/4 | 14 岁~18 岁 | 2/3~全量 |
| 2 岁~4 岁 | 1/4~1/3 | —— | |
| 注:以上资料基于《中华人民共和国药典》1995年版。 | |||
表C.1 中 值是不同年龄组一个范围值,在这个范围值内不同放射药物的取值不相同,其具体值可参考表C.2中不同放射性药物的有效剂量比进行取值,即有效剂量比大,范围内的具体 值应向其向小的方向取值。例如,表C.1中初生~1个月的 值在1/18~1/14范围,按表C.2 中201Tl氯化物的有效剂量比最大(22.8), 值应取1/18;99TcmMAG3(巯基乙酰基三甘氨酸)有效剂量比最小(2.70), 值应取1/14;其他核素按有效剂量比的大小,在1/18~1/14范围取值。


注:资料来自IAEA,Nuclear Medicine Resources Manual,2006。
对表C.2中放射性药物所致不同年龄的有效剂量比小于2时,可直接参考附录E中儿童的核医学诊断参考水平给药。
7.4 附录D(资料性附录)核医学中患者或受检者接受剂量的估算方法
a) 核医学诊疗中,用放射性活度施用量(A)与单位施用量的患者或受检者不同器官所接受的吸收剂量(dT)的乘积来估算患者或受检者不同器官的剂量(DT),见式(D.1):
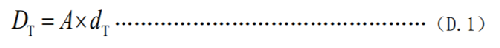
式中:
DT——患者或受检者 T 器官所受的吸收剂量,单位为毫戈瑞(mGy);
A ——放射性活度施用量,单位为兆贝可(MBq);
dT——单位施用量下患者或受检者 T 器官所接受的的吸收剂量,单位为毫戈瑞每兆贝可(mGy/MBq)。
b) 在核医学患者或受检者剂量估算中,用有效剂量对全身接受剂量进行综合评价,有效剂量E用式(D.2)进行计算:

式中:
E ——有效剂量,单位为毫希沃特(mSv);
A ——放射性活度施用量,单位为兆贝可(MBq);
dE——单位施用量引起的患者或受检者的有效剂量,单位为毫希沃特每兆贝可(mSv/MBq)。
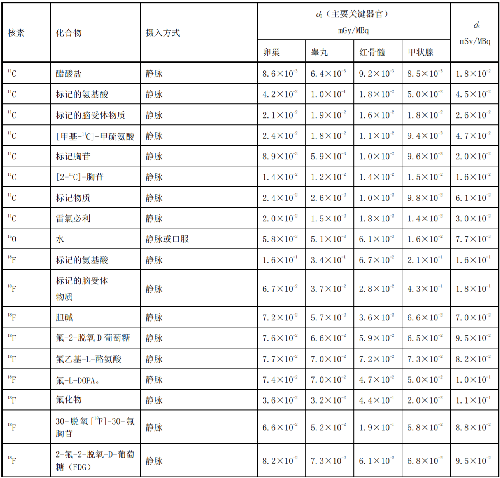
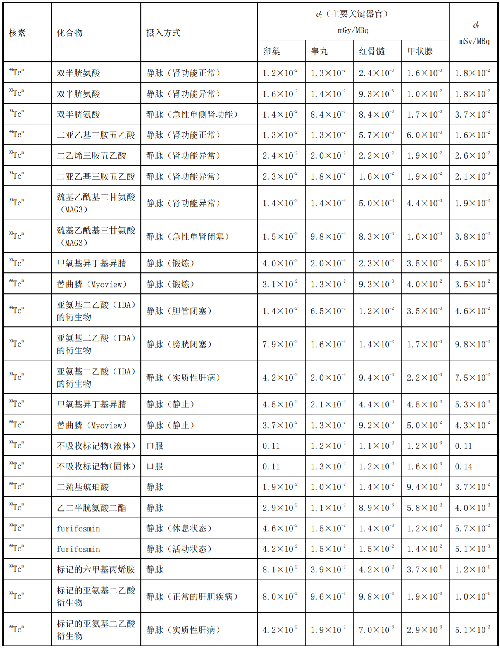
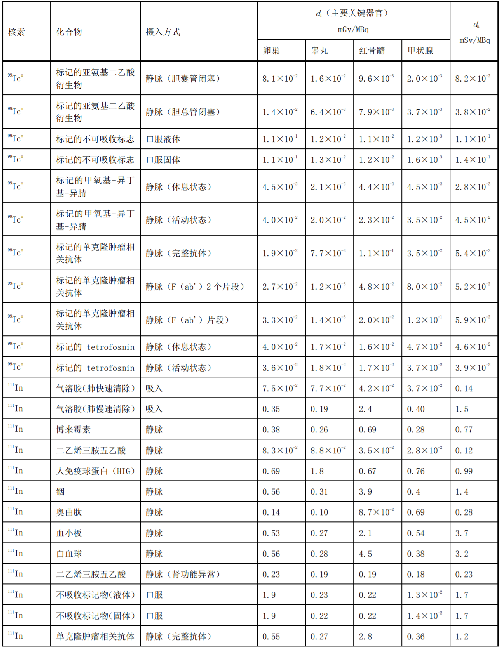
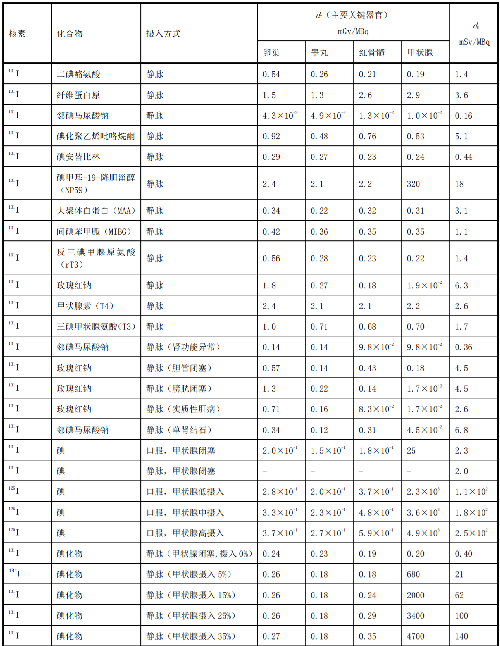
在表D.1~表D.4中分别列出了成人(>14岁)、少儿(≤14岁且>8岁)、幼儿(≤8岁且>3岁)和婴儿(≤3岁)患者或受检者的dT和dE的值,这些建议值来自国际放射防护委员会(ICRP)53号、80号、106号和128号出版物。
注1:本附录各表中仅列出少数器官,不能用这些少量器官的数据估算有效剂量,因为接受剂量最大的器官有可能未列出,这样估算的结果可能会有数量级的差异。如果要估算有效剂量,请参看 ICRP53 号、ICRP 80 号、ICRP 106 号和 ICRP 128 号出版物。
注2:在进行核医学患者或受检者剂量估算时,应该用 ICRP 53 号、ICRP 80 号、ICRP 106 号和 ICRP 128号出版物的方法及参数,不应使用 GB 18871—2002 附录 C 中表 C.3 的 e(g),后者不但数据陈旧,而且是连续摄入模式的估算,它仅用于职业照射。
服用放射药物的怀孕母亲所致的胎儿的有效剂量,F E用式(D.3)估算:

式中:
A ——放射性活度施用量,单位为兆贝可(MBq);
dF——怀孕母亲服每 MBq 放射性药物致使胎儿的有效剂量值,单位为毫希沃特每兆贝可(mSv/MBq),其值列在表 D.5 中。
当用式(D.3)估算的胎儿剂量超过 100mSv 时,应建议患者或受检者终止怀孕或避免怀孕。
表 D.1 核医学中成人单位施用量患者或受检者接受的器官吸收剂量(dT)及有效剂量(dE)







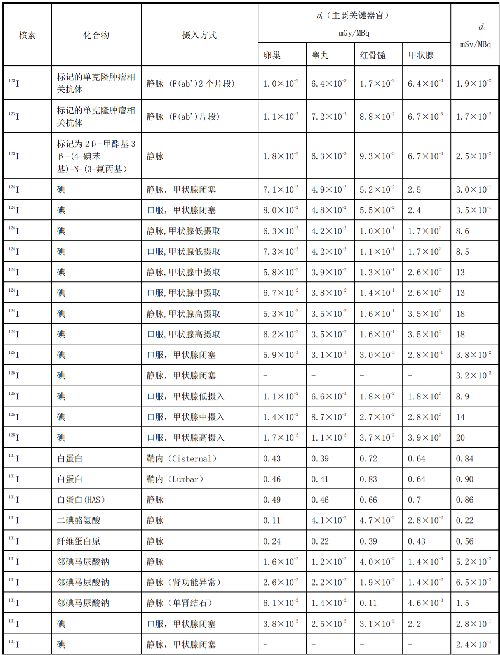


表 D.2 核医学中少儿单位施用量患者或受检者接受的器官吸收剂量(dT)及有效剂量(dE)
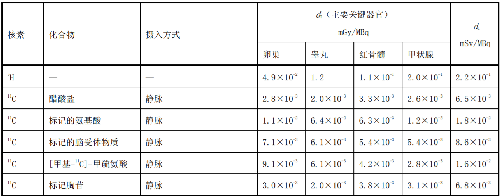
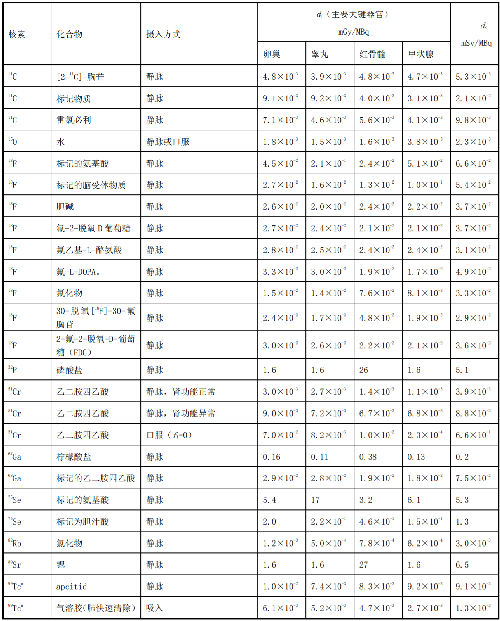


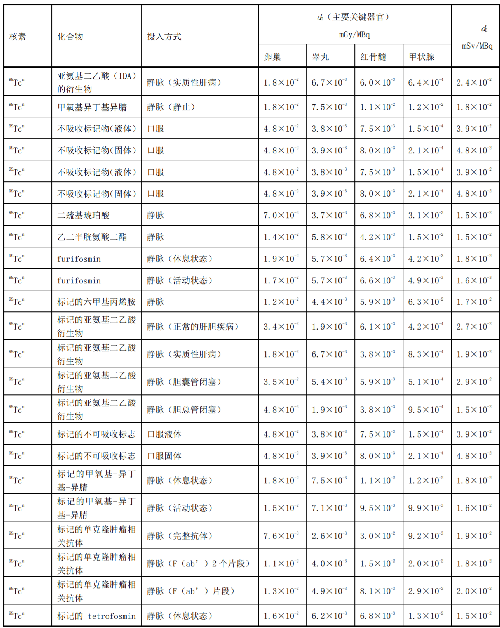


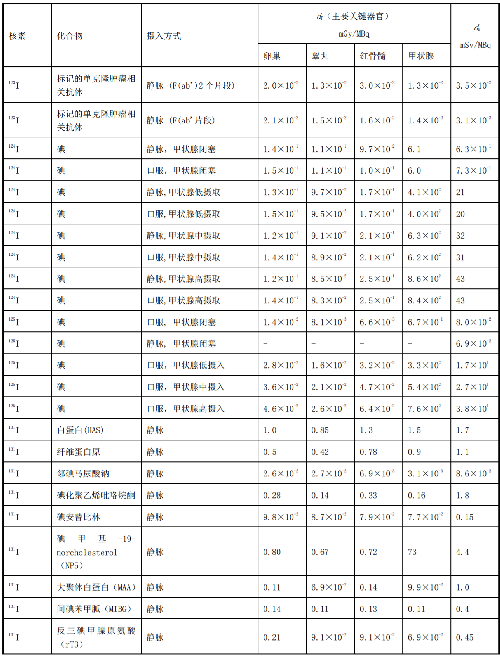

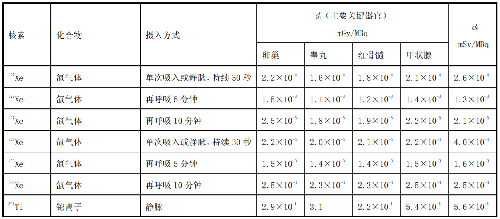
表 D.3 核医学中幼儿单位施用量患者或受检者接受的的器官吸收剂量(dT)及有效剂量(dE)
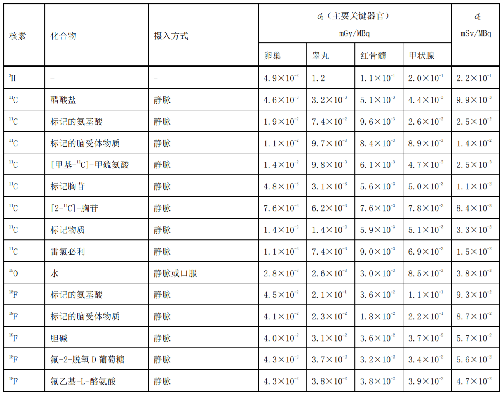








表 D.4 核医学中婴儿单位施用量患者或受检者接受的器官吸收剂量(dT)及有效剂量(dE)




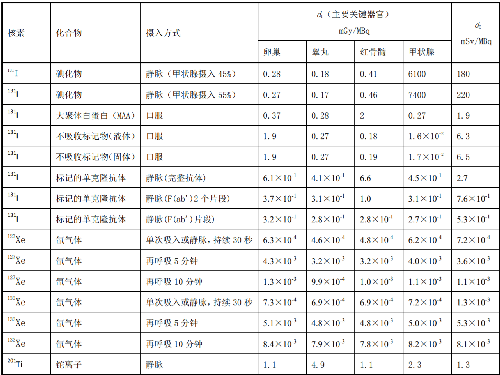
表D.5 怀孕母亲施用每MBq放射性药物致使胎儿的有效剂量值d


注:资料来自IAEA,Nuclear Medicine Resources Manual,2006。
7.5 附录E(资料性附录)核医学诊断参考水平
表 E.1 给出了典型成年受检者各种常用放射药物施用量的参考水平。
表 E.1 典型成年受检者核医学诊断过程放射药物施用量的参考水平

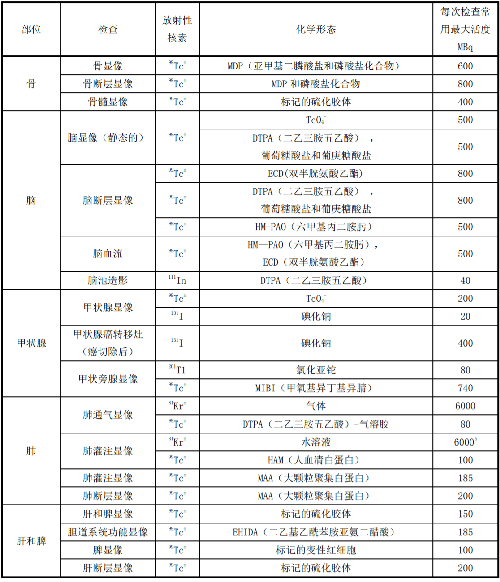
注:本表资料来自 IAEA 第 40 号安全报告的附录Ⅵ。
原则上,儿童的施用量参考水平可以用成人的参考水平乘以附录 C 的表 C.1 中的成人施用量用于儿童的分数 f 得到。表 E.2 是一个儿童的参考水平的举例。

注1:施用量范围低端应考虑较小的患者或受检者。施用量取值可以考虑患者或受检者的质量和 PET扫描时间。
注2:资料来自 2010 North American Consensus Guidelines。
7.6 附录F(资料性附录)接受放射性药物治疗的妇女在一段时期内避免怀孕的建议
对于使用下述放射性核素治疗后的妇女,表 F.1 给出了治疗用最大活度和治疗后避免怀孕时间的建议。表 F.1 采用了 2018 年 IAEA 安全标准系列 No.SSG-46 附录 II 的表 2 的建议值。
表 F.1 放射性核素治疗用最大活度和治疗后避免怀孕时间的建议

注:即使施用活度小于表列的值,避免怀孕的时间也按此表建议处理。
7.7 附录G(规范性附录)核医学工作场所分类
G.2 加权活度计算方法见式(G.1):

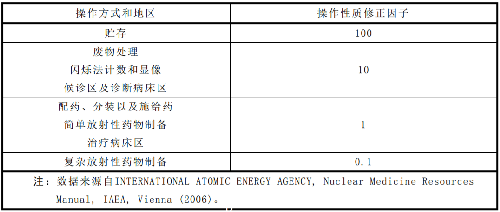
G.3 核医学常用放射性核素的毒性权重因子相关参数见表G.2,不同操作性质的修正因子取值见表G.3。
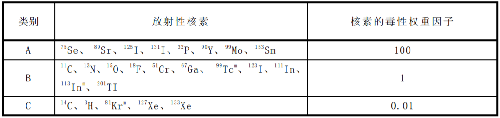
表 G.3 不同操作性质的修正因子
7.8 附录H(资料性附录)核医学常用放射性核素参数
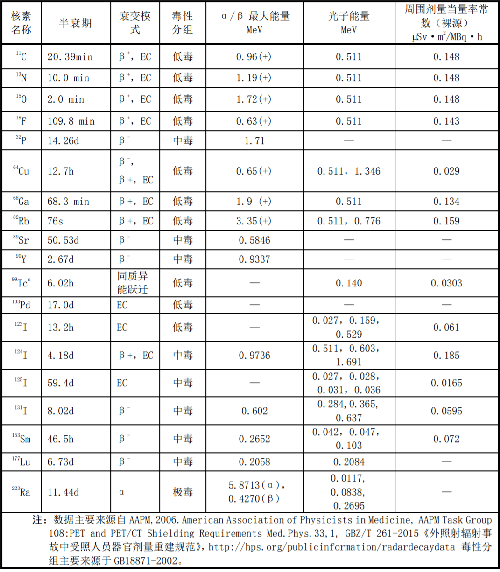
注:数据主要来源自 AAPM,2006.American Association of Physicists in Medicine, AAPM Task Group 108:PET and PET/CT Shielding Requirements Med.Phys.33,1, GBZ/T 261-2015《外照射辐射事故中受照人员器官剂量重建规范》,http://hps.org/publicinformation/radardecaydata 毒性分组主要来源于 GB18871-2002。
7.9 附录I(资料性附录)屏蔽计算方法
I.1 辐射屏蔽的一般考虑
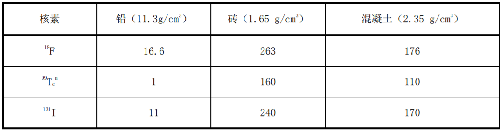
核医学常用放射性核素的物理特性见表H.1,屏蔽计算时应采用可能应用放射性药物的最大活度。常用核素屏蔽材料十分之一值层厚度(TVL)见表I.1。
表 I.1 常用核素屏蔽材料十分之一值层厚度(TVL)
操作不同活度的核素时防护通风柜(热室)的屏蔽厚度见表 I.2。
表 I.2 操作不同活度的核素时防护通风柜的屏蔽厚度(mmPb)
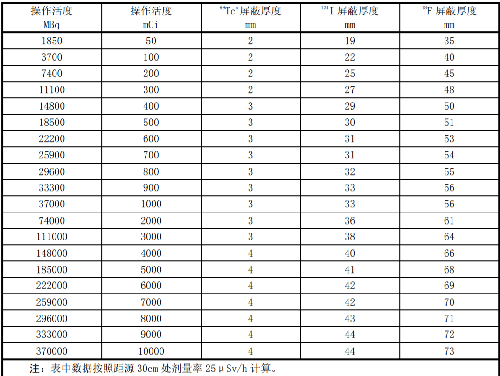
注:表中数据按照距源 30cm 处剂量率 25μSv/h 计算。
I.299Tcm诊断、131I治疗、PET等工作场所的屏蔽计算保守起见,所有核素(如99Tcm、131I、18F等)工作场所的屏蔽,可采用瞬时剂量率计算方法。
符合瞬时剂量率目标要求的屏蔽厚度 x 的计算,见式(I.1) :
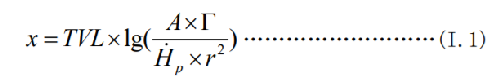
式中:

I.3 自屏蔽回旋加速器机房的屏蔽估算方法
回旋加速器屏蔽室外的剂量率可采用生产厂家提供的泄漏辐射剂量等高线,采用近似方法估算。估算公式见式(I.2)。
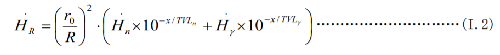
式中:

表 I.3 11MeV 回旋加速器泄漏辐射不同屏蔽材料的 TVL 值
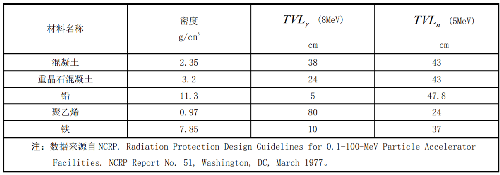
注:数据来源自 NCRP. Radiation Protection Design Guidelines for 0.1-100-MeV Particle Accelerator Facilities. NCRP Report No. 51, Washington, DC, March 1977。
7.10 附录J(规范性附录)核医学工作场所放射防护和通风橱风速检测方法
7.10.1 J.1 检测仪表通用要求
J.1.1 外照射检测仪表
测量仪表应满足以下要求:
a) 仪表响应时间满足辐射场的测量;
c) 仪表最低可测读值应不大于 0.1µSv/h;
d) X、检测仪表符合 GB/T 4835.1 的要求;
测量仪表应满足以下要求:
b) γ 谱仪仪表满足 GB/T 14584 的规定。
7.10.2 J.2 放射防护检测方法
J.2.1 外照射周围剂量当量率检测首先应进行巡测,以发现可能出现的高辐射水平区域。
在巡测的基础上对关注点的局部屏蔽和缝隙进行重点检测,外照射辐射水平巡测关注点包括:防护墙、地板、顶棚、防护门、观察窗、操作位、管线洞口等具有代表性的检测点。
J.2.2 表面污染巡测时检测仪移动的速度应与所用仪器的响应时间匹配,探测器灵敏窗与被测表面的距离尽量靠近。一旦探测到污染区,应把探测器放在这个区域上方,在足够长时间内保持位置不变,测量 α 放射性物质污染时探测器灵敏窗与被测表面的距离 0.5 cm,测量 β 放射性物质污染时探测器灵敏窗与被测表面的距离为 1 cm。
J.2.3 根据采样碘的物理化学性质,采用合适的收集介质,采样流量与收集介质效率相匹配,采样高度位于工作人员呼吸带处,采样位置尽量位于场所中央。
J.2.4 对不同区域辐射水平巡测时应考虑房间设计的结构特点、照射方向及建造中可能出现的问题。
J.2.5 在对同时存在γ射线和β射线场所进行表面污染检测时,应采取有效措施,排除γ射线的干扰。
7.10.3 J.3 本底辐射水平检测
J.3.1 在医用辐射源未照射状态下,选取工作场所有代表性的若干测量点(一般不低于 5
个测量点并能代表工作场所的分布特点)作为本底辐射水平测量的关注点,测量点应覆盖医用辐射源相关的工作场所。
J.3.2 本底外照射周围剂量当量率测量点距地面高度 1.3m,仪器开机读数稳定后每隔固定的时间间隔读数一次并如实记录至少 3 次,以读数平均值乘以校准因子后作为该测量点的本底值,最后给出该工作场所本底周围剂量当量率的范围值。
J.3.3 表面污染本底测量时探测器灵敏窗加盖适当厚度的塑料板或铝板(大于 α、β 的射程)屏蔽 α、β 射线,探测器在三倍响应时间内保持固定,记录至少 3 个显示值,以显示值平均值除以校准因子后作为该测量点的本底值。
7.10.4 J.4 放射防护检测位置
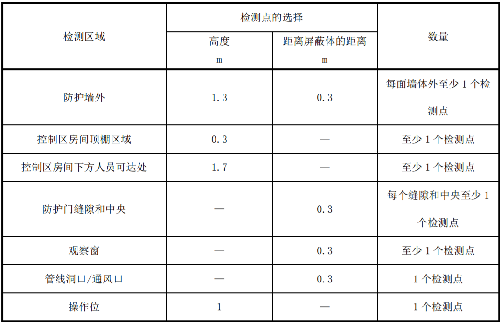
控制区边界检测点的选取应符合表 J.1 的要求,选择检测点应能包含检测区域的最大值。
表 J.1 核医学工作场所控制区边界周围剂量当量率检测点的选择及数量
7.10.5 J.5 放射防护检测特殊要求
J.5.1 外照射
J.5.1.1 回旋加速器应按照常用最大生产条件下制药,在制药临近结束期间对机房周围进
行检测。其他场所检测条件为常用最大用量或可能存在的最大活度条件下进行检测,核素的
摆放位置应按临床实际使用的流程情况摆放。
J.5.1.2 检测含 CT 部分的设备机房防护时,检测条件为工作条件下核素常用最大用量和
CT 常用最大扫描条件,并根据实际运行情况设置与之等效的散射体。
J.5.2 表面污染
J.5.2.1 检测人员在检测过程中,应注意保护表面污染检测仪不被沾污,在检测工作结束
后,应用检测仪器对自身的表面污染水平进行评估,特别是鞋底部分。
J.5.2.2 敷贴治疗室内表面污染检测应注意避免敷贴器辐射的影响。
J.5.3 空气放射性污染
J.5.3.1 在操作过程中测量。
J.5.3.2 用空气采样器采样服用液体131I 药物工作场所空气中放射性活度浓度的条件:
a) 采样地点:在131I 分装和患者或受检者服药处,工作人员站立地表面向上 1.5 m 处的呼吸带。
b) 采样量视场所空气中预计的131I 活度浓度和 γ 谱仪的最低探测下限而定。
J.5.3.3 空气采样分析方法应符合 GB/T 11713、WS/T 184 的规定。
J.5.3.4 从事131I 治疗的工作人员摄入放射性核素所致待积有效剂量采用式(J.1)计算:

其中:

在进行职业内照射剂量估算时,对放射性核素131I,其 e(τ)值可以从 GBZ 129 中获得,用空气采样方法估算吸入所致放射性核素的摄入量时,可用式(J.2)计算:
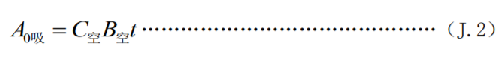
其中:
A0吸——通过呼吸道的摄入量,单位为贝可(Bq) ;
C空——放射性核素131I 在空气中的活度浓度,单位为贝可每立方米(Bq /m3);
B空——工作人员呼吸率,单位为立方米每小时(m3/h)(B空值成年人取 0.83 m3/h);
t ——在放射性核素131I 工作场所的累积时间,单位为小时(h)。
7.10.6 J.6 放射防护特殊检测位置选择
特殊检测位置要求见表 J.2。
表J.2 特殊检测位置选择


7.10.7 J.7 放射防护数据记录与处理
J.7.1 数据记录
数据记录包括但不限于以下内容:
a) 截止日期、时间;
b) 场所和具体位置;
d) 检测条件;
e) 仪器读数:每个检测点记录不少于 3 个读数,外照射检测时以周围剂量当量率记录,表面污染检测以计数率或 Bq/cm2为单位进行记录;
f) 特殊情况的备注说明;
g) 检测者姓名。
J.7.2 数据处理
每个检测点根据读数计算平均值,对于离群异常值应进行剔除。检测结果应扣除检测场所的本底读数,并进行仪器的校准因子修正。外照射测量结果按式(J.3)处理:

报告检测结果中如果包含了本底,需给出本底范围。

当测量的面积小于测量仪器灵敏窗的面积时,应对面积进行修正;当测量的污染源与检定/校准的源不一致时,应对源的活度响应R进行修正。
7.10.8 J.8 通风橱风速检测方法
测量风速时应在正常操作状态,没有手孔的通风橱为前档玻璃开到一半,在前档玻璃打开处测量,有手孔的为 2 个手孔打开后,在手孔处测量。
7.11 附录K(规范性附录)个人防护用品和应急及去污用品
K.1 个人防护用品
个人防护用品见表 K.1。
表K.1 个人防护用品
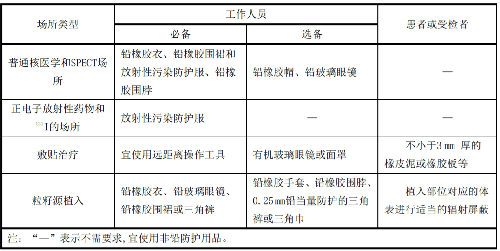
主要包括下列物品:一次性防水手套、气溶胶防护口罩、安全眼镜、防水工作服、胶鞋、去污剂和/或喷雾(至少为加入清洗洗涤剂和硫代硫酸钠的水);小刷子、一次性毛巾或吸水纸、毡头标记笔(水溶性油墨)、不同大小的塑料袋、酒精湿巾、电离辐射警告标志、胶带、标签、不透水的塑料布、一次性镊子。
7.12 附录L(规范性附录)出院管理及陪护人员剂量控制的参考值
7.12.1 L.1 医疗照射剂量约束控制方法
L.1.1 通用准则
患者或受检者家人或探访者与接受核医学诊疗的患者或受检者接触,应按如下方法控制接受的剂量:
a) 孕妇及3岁以下儿童应尽量避免接触接受核医学诊疗的患者或受检者;
b) 3岁~10岁儿童每次接触的剂量D3-10应满足式(L.1):
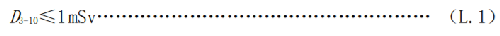
式中:
D3-10——3岁~10岁儿童每次接触的剂量,单位为毫希沃特(mSv)。
c) 10岁以上人员每次接触的剂量 D>10应满足式(L.2):
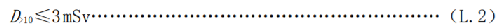
式中:
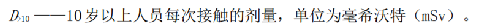
一般不应超过1mSv,即使10岁以上的人员每次接触的剂量也不应超过3mSv。
D3-10和D>10均按如下方法估算:
a) 离患者或受检者距离≥3 m的情况:
当患者或受检者家人或探访者与患者或受检者接触的距离≥3m 时,此时可用式(L.3)估算其剂量:
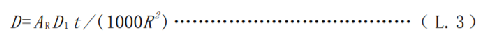
式中:
D ——患者或受检者家人或探访者接受的剂量,单位为毫希沃特(mSv);
AR——放射性药物施用到患者或受检者后,某一时刻体内的放射性活度,单位为兆贝可(MBq);
D 1 ——患者或受检者体内单位放射性活度所致体外1m处的剂量率,单位为微希沃特平方米每小时兆贝可(µSv∙m2(h∙MBq)-1),不同放射性药物的D1推荐值见表K.1;
t ——接触时间,单位为小时(h);
R ——患者或受检者家人或探访者离患者或受检者的距离,单位为米(m)。
b) 离患者或受检者距离<3m 的情况:
患者或受检者家人或探访者与患者或受检者接触的距离<3 m,此时若按反平方估算误差会较大,为此应按式(L.4)估算:
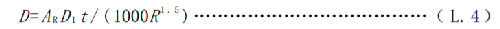
式中:
D ——患者或受检者家人或探访者接受的剂量,单位为毫希沃特(mSv);
AR——放射性药物施用到患者或受检者后,某一时刻体内的放射性活度,单位为兆贝可(MBq);
D1——患者或受检者体内单位放射性活度所致体外1m处的剂量率,单位为微希沃特平方米每小时兆贝可(µSv∙m2(h∙MBq)-1),不同放射性药物的D1推荐值见表L.1;
t ——接触时间,单位为小时(h);
R ——患者或受检者家人或探访者离患者或受检者的距离,单位为米(m)。
尽管式(L.3)和式(L.4)的估算误差较大,但对进行是否超过剂量约束的判断还是可行的。
表L.1 患者或受检者体内单位放射性活度所致体外1m处的周围剂量当量率
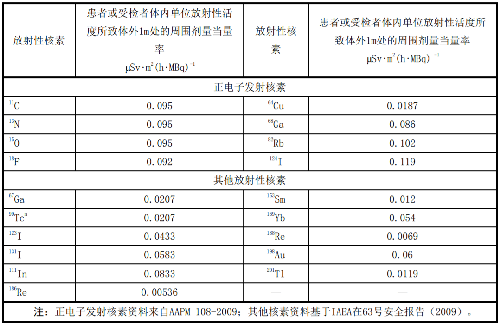
注:正电子发射核素资料来自AAPM 108-2009;其他核素资料基于IAEA在63号安全报告(2009)。
患者或受检者体内放射性活度(A R)用式( L. 5)估算。
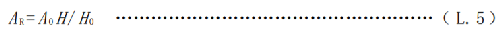
式中:
AR——测量时刻t 滞留的放射性活度,单位为兆贝可(MBq);
A0——施用给患者或受检者的放射性初始活度,单位为兆贝可(MBq);
H ——时刻t 测量的周围剂量当量率,单位为微希沃特每小时(µSv/h);
H0——施药后首次测量的周围剂量当量率,单位为微希沃特每小时(µSv/h)。
H0和 H用 图 L. 1的方法进行规范的测量。 应在给患者或受检者施用放射性核素后,还没有任何排泄以前,尽快地用防护巡测仪进行首次周围剂量当量率(H0)测量;到需关注的某一时刻,在这个固定位置上,用上述防护巡测仪(而且校准因子相同)再次测量周围剂量当量率(H)。将相应的值带入式(L.5)就可以得到关注时刻患者或受检者体内放射性活度(AR) 。
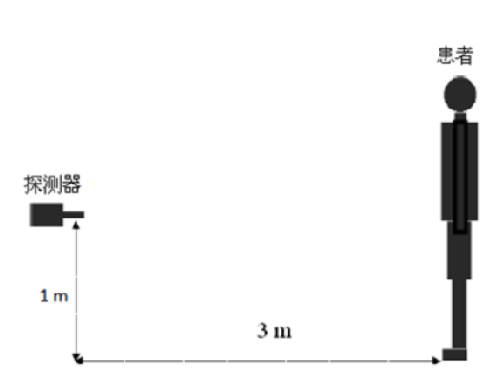
图L.1 探测器与患者或受检者的相互位置
L.2 患者出院的体内放射性活度要求
为确保放射治疗患者出院后,不至于使接触患者的家庭成员及公众超过相关的剂量约束或剂量限值,放射治疗患者出院时体内放射性活度应符合表L.2的要求。
表L.2 放射治疗患者出院时体内放射性活度的要求
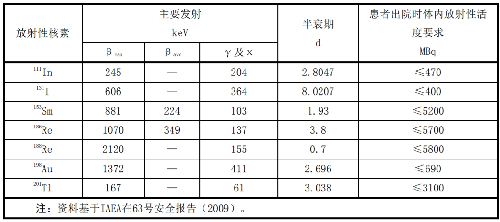
注:资料基于IAEA在63号安全报告(2009)。
L.3.1 有γ及χ发射的放射性核素
当施用给患者的是有γ及χ发射的放射性核素,则可采用L.1.2中(c)的方法检测患者体内的放射性活度。
L.3.2 无γ及χ发射的放射性核素
当施用给患者的是无γ及χ发射的放射性核素,则可采用L.1.2中(c)类似方法检测患
者体内的放射性活度,这时的距离可减少到30cm,测量仪器改为表面污染仪。
L.4 出院患者辐射防护书面指导内容
对甲亢和甲状腺癌患者出院时的辐射防护书面指导至少应包括以下内容:
a) 与同事和亲属的接触应符合表L.3的限制;
当出院时患者体内的131I放射性活度为400MBq时,根据表L.1,这时离患者1m处的周围剂量当量率=4000.0583=23.3 µSv/h。显然,这样情况下参加2天以上的跟团旅游会给其他人员带去超过国家公众年剂量限值的照射,为此这类患者的出行时间及旅游方式应符合表L.4的要求。
表L.3 甲亢和甲状腺癌患者出院后与同事和亲属接触的相关限制
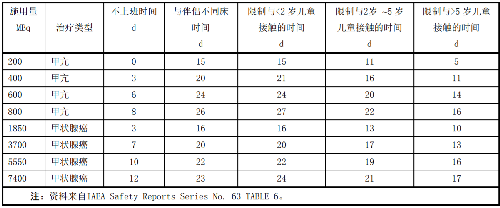
注:资料来自IAEA Safety Reports Series No. 63 TABLE 6。
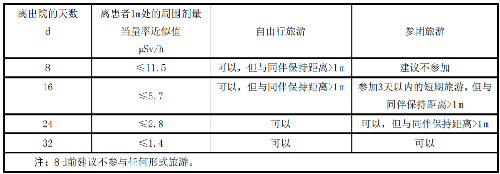
注:8 d前建议不参与任何形式旅游。
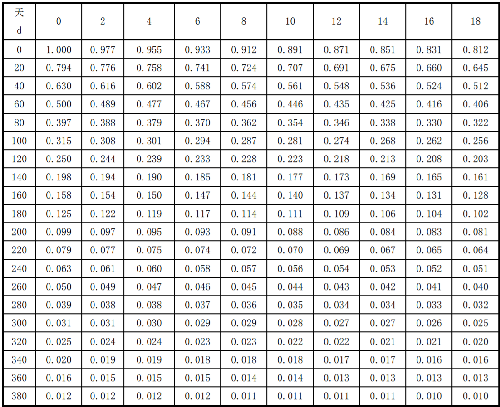
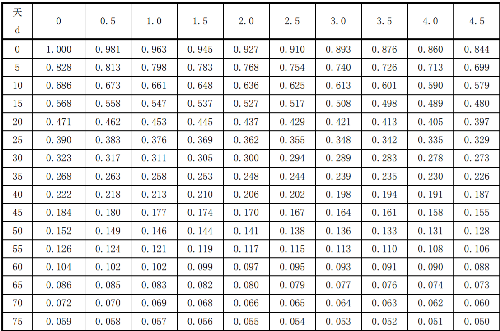
7.13 附录M(资料性附录)125I、103Pd衰变校正因子
125I、103Pd衰变校正因子见表M.1和表M.2。
表 M.1125I 同位素衰变校正因子
表M.2103Pd同位素衰变校正因子
7.14 附录N(资料性附录)异常照射事例及应急情况类型
7.14.1 N.1 异常照射事例
N.1.1 由于两名病人名字相同,因此治疗了错误的病人一个131I 甲亢病人治疗的处方剂量为 370 MBq。熟悉病人情况的那位医生因事外出,并要求另一位医生为病人施用放射性药物。在放射性药物转运中,药物转运人员注意到给所列名单上病人分配的床位已被另一名病人占据。药物转运人员要求核医学科秘书检查这个差错。秘书提取了病人名字清单,从电脑文件中获取了病床分配区域和一个更改了的请求表。秘书不知道医院中有两名病人的姓名相同,其中一名用碘治疗,而另一名是治疗肺部疾病。而且,秘书并不知道那个电脑程序生成的病人列表未打印重复姓名(实际上已删除):正在接受甲状腺机能亢进治疗的病人的名字未打印在名单上。给药医生将申请表和施用量的131I 放射源带到肺部病区楼的护士站。他没有将要给一名病人施用治疗剂量131I 的事告知护理人员,而直接去了病人的房间。在那里,他问了病人的名字和验证了腕带上的名字,但没有交叉检查病人腕带上病人识别码是否与申请表上的号码一致。
医生给药并在申请表上签字,然后将病人的病历送回护士站。
在施用了131I 的 5 min 内,护士发现了错误,并通知了医生和辐射防护人员。作为应急措施,立即施用了 1000mg 碘化钾,并且以 4 h 的间隔给予三次后续的 1000mg 的剂量。估算病人甲状腺辐射剂量在 1.2 Gy 到 1.4 Gy 之间。
事件教训:
a) 所在核医学科是否有明确识别病人(例如,通过照片)程序性文件;
b) 计算机程序的床位分配是否会在信息冲突的情况下能提供明确警示;
c) 在完全澄清之前,是否会调查病人的相互矛盾的信息;
d) 医生和护士之间的沟通程序是否能阻止病人的错误识别;
e) 是否通过将放射性核素治疗病人与其他病人安排在不同房间来隔离他们。
N.1.2
131I 治疗给错了病人333 MBq 的131I 治疗量给错了病人(病人 A 而不是病人 B),无意地被给予。病人 A 进行诊断性骨扫描,给他施用了99Tcm740 MBq;给药后,病人坐在了候诊室里。按安排接受131I甲亢治疗的病人 B 来到后,完成了面谈,签了同意书,坐在候诊室待碘治疗。技术人员准备了一剂 333 MBq 的131I 并呼唤病人 B;然而,病人 A 回应了。技术人员向其解释了131I 治疗的事项,预定了随访安排,并将这剂放射药物施用予了病人 A。随后病人咨询技术人员时,很明显是错误的病人已经接受治疗。技术人员立即告知了病人 A 所发生的错误,并从病人抽出胃液中收回了 118 MBq 的放射性物质。该病人被给予高氯酸钾和复方碘溶液,以释放被甲状腺吸收的131I 并阻断进一步的摄取。病人 A 的甲状腺剂量估计为 8.2 Gy。
事件教训:
a) 所在核医学科是否有明确识别病人(例如,通过照片)程序性文件;
b) 即使错误的病人应答,识别病人程序是否有效。
N.1.3 错误的131I 剂量
一名 60 岁的女性在甲状腺癌切除术后被转到核医学科进行甲状腺消融。医生开具口服施用131I 6475 MBq 的处方。
医院从分销商那里收到131I 病人处方量的一个小瓶,以及另一个含有 5180 MBq131I 的小瓶。技术人员测试了两个小瓶,并将它们放在核药房的通风柜中。两个瓶子都在其原来的铅屏蔽内,其内容物标记正确。
当医生准备好施用131I 时,评价小瓶的技术人员不在场,由另一名技术员前往药房取放射性药物。施药的技术人员拿起两个小瓶,在没有审查标签的情况下,认为两个小瓶是需要的合适剂量。技术人员并不认为一次施用两个小瓶药是不常见的,因为在该科这种情况是常见的。在审查了剂量记录后,医生指示技术人员给病人施用了131I。医生在没有检查容器上标签的情况下,认为使用两个小瓶是正确的。
第二天核医学药师收到 925 MBq131I 的请求申请,找不到第二个小瓶时,发现该错误。结果调查确定该小瓶在前一天被使用了。
事件教训:
a) 所在的核医学科是否有接收、储存、制备和分装放射性药物的程序性文件;
b) 这些程序性文件是否包括根据处方核实施用给每位病人的活度;
c) 这些程序性文件是否包括根据处方给予每位病人对施药活度的双重和独立检查;
d) 这些程序是否包括医生和技术人员在放射性药物施用方面的沟通。
N.1.4 放射性药物错误
一名病人接受 555MBq 的131I 治疗毒性弥漫性甲状腺肿病。 放射性药物治疗师认为要施用量是 1073 MBq,而不是 555 MBq,因为该医院常规使用 1073 MBq 的剂量治疗毒性弥漫性甲状腺肿病。因此,他向药物公司申请了 1073 MBq 的放射性药物。接受的剂量标记为 1058MBq。当技术人员在用活度计测量之后将剂量记录到计算机中时,他在处方中未注意到是555MBq 的剂量。另外,施用同位素的医师没有检查处方。结果,病人的甲状腺接受了约 319Gy,而不是预期的 167Gy,过量达 91%。
事件教训:
d) 这些程序性文件是否包括医生和技术人员在放射性药物给药方面的沟通。
N.1.5131I 活度的混淆
一名病人接受了 370 MBq 的131I 甲状腺治疗。订购了装有 370 MBq 的胶囊,但分销商运送了含有 444 MBq 的胶囊。接收胶囊的人员没有注意到这种差异。在给药之前,胶囊在活度测定仪中进行了测定。但是,由于技术人员预想读数为 370MBq,将 444MBq 误解为 370MBq。444MBq 的施用导致了 20%的过量照射。
事件教训:
a) 所在的核医学科是否有接收、核实和分装放射性药物的程序性文件;
b) 这些程序性文件是否包括在过程中保持警觉性的规定,例如使用活度计时正确读取活度值;
N.1.6 施用药物不具有正当性
病人给予 180MBq 的131I 进行全身扫描。扫描显示131I 的乳房摄取异常高,之后发现病人是处于哺乳期的母亲。在施用放射药物之前,医师和技术人员都未能确认病人是否处于哺乳期。因此,导致婴儿甲状腺接受剂量估计 300Gy、全身接受 0.17Gy,需要终身使用甲状腺
激素药物以确保正常生长和发育。导致这次异常照射的原因是工作人员数量验证不足。
事件教训:
a) 所在的核医学科是否有询问女性病人是否在哺乳期的程序性文件;
b) 是否有预防工作人员数量不足的情况的应对措施,并确保工作人员保持警觉、遵守程序性文件不放松。
N.1.7 复苏期间病人的放射性溢出
为了尽量减轻由转移性甲状腺癌引起的食管压迫,给 87 岁的病人施用 7400 MBq 的131I治疗量。病人有胃造口管和 Foley 导管。接受该剂量约 34 小时后,病人心肺骤停。16 名工作人员试图为病人复苏;他们的努力包括插入起搏器。受到放射性污染的血液和尿液被洒出,但未对在场人员的衣服进行污染检测。虽然污染是广泛的,随后的甲状腺生物测定表明没有发现工作人员体内污染。个人监测显示,其中一位护士的最高读数为 0.3 mGy。
事件教训:
a) 所在的核医学科是否有涉及放射性核素治疗病人紧急情况的应急程序;
b) 这些程序是否包括模拟可能涉及所有工作人员的应急培训练习;
c) 放射性核素治疗的病人是否能明确识别。
N.1.8 错误的131I 剂量给药
一名病人将被施用 259 MBq 的131I。 同位素是以两个胶囊形式包装,每个 130 MBq,标记正确,放在一个小瓶中。以前这一剂量以一个胶囊包装。当技术人员将胶囊倒出小瓶时,两个胶囊中只有一个掉出来,她认为这是整个剂量。后来,当处理瓶盖时,技术人员发现了另一个胶囊。结果,病人仅接受了处方剂量的 50%。
事件教训:
a) 所在的核医学科是否有检查小瓶标签以确定每个小瓶的处方活度程序性文件;
c) 这些程序性文件是否包括对处方中的小瓶中包含的活度进行双重和独立检查。
7.14.2 N.2 应急情况类型
N.2.1 源丢失
对于这种类型的事件来说,至关重要的是盘存最新的库存,以便能够立即确定哪些源丢失,它的类型和活度是什么,最后了解何时何地和最后一个拥有它的人。另一种重要情况,是购买的源在预期时间。检查源在预期的收货时间内是否到达应包括在程序性文件内。应急预案中应包括下列行动:
a) 从辐射防护管理人员获得援助;
b) 进行本地搜索;
d) 排查医院的所有可能性;
e) 如果仍然没有找到,致电销售源的公司并告知他们有关情况,以便他们追踪货物并找出放射性物质的位置;
f) 如果没有找到,则按照监管机构的规定报告丢失材料。
N.2.299Tcm发生器损坏
发生器含有相对大量的放射性。在99Tcm发生器损坏的情况下,采取的措施是:
a) 立即撤离该地区;
b) 通知放射防护管理人员确认泄漏,并监督去污和监测程序实施;
N.2.3 少量放射性溢出
a) 使用防护服和一次性手套;
c) 从泄漏处取下垫子;
d) 用毛巾从污染区边缘向中心擦拭;
e) 干燥区域并进行擦拭物测试;
f) 继续清洁和擦拭测试循环,直到擦拭样品显示已经清理了溢出物;
g) 使用塑料袋来容纳污染的物品,应提供合适的袋子以及湿纸巾。
N.2.4 溢出大量的放射性物质
a) 应立即通知放射防护管理人员并直接监督清理工作;
c) 所有非参与泄漏事故处置的人都应立即离开该场所;
9 解读
近年来,核医学设备得到大量应用,目前已经发布了多项核医学防护相关的标准。《核医学放射防护要求》以《临床核医学患者防护要求》和《临床核医学放射卫生防护标准》为主体,对8项核医学防护相关标准进行了整合修订。标准规定了医疗机构中核医学诊断、治疗、研究和放射性药物制备中有关人员以及工作场所的放射防护要求。标准适用于医疗机构开展核医学诊断、治疗、研究和放射性药物制备中使用放射性物质时的防护。
标准中规定了核医学放射防护要求总则、工作场所的放射防护要求、操作中的放射防护要求、患者或受检者放射防护、医用放射性废物的放射防护管理要求、尸检放射防护要求、131I治疗患者住院期间的放射防护要求、粒籽源植入放射防护要求、放射性核素敷贴治疗放射防护要求、应急处理要求。
总则包括管理要求、正当性要求、最优化要求。诊断中的正当性要求指出, 除有临床指征并必须使用放射性药物诊断技术外,宜尽量避免对怀孕的妇女使用诊断性放射性药物;若必须使用时,应告知患者或受检者胎儿可能存在潜在风险。除有临床指征并必须使用放射性药物诊断技术外,应尽量避免对哺乳期妇女使用放射性药物;若必须使用时,应建议患者或受检者适当停止哺乳。
治疗中的正当性要求指出,除非是挽救生命的情况,对怀孕的妇女不应实施放射性药物的治疗,特别是含131I和32P的放射性药物。为挽救生命而进行放射性药物治疗时,应对胎儿接受剂量进行评估,并书面告知患者胎儿可能存在潜在风险。